Comment évolue une grossesse ectopique ?


Rédigé et vérifié par le médecin Leonardo Biolatto
La grossesse ectopique est une pathologie qui nécessite un diagnostic et un traitement opportuns pour éviter que la vie de la femme ne soit menacée. Si nous prenons en compte toutes les grossesses qui ont lieu dans le monde, environ 1-2 % parmi elles sont ectopiques.
En d’autres termes, sur 100 femmes enceintes, 1 ou 2 ont une grossesse extra-utérine. Dans le groupe de femmes qui présentent une grossesse ectopique, 99 % de ces dernières se développent dans les trompes de Fallope, qui est la zone la plus fréquente de nidation pathologique de la grossesse.
Qu’est-ce que la grossesse ectopique ?
Pour résumer, une grossesse ectopique est une grossesse qui se développe hors de l’utérus de la femme. On peut aussi l’appeler grossesse extra-utérine. Ectopique est un mot qui dérive du grec et qui se compose de deux parties : ektos, qui signifie hors de, et topos, qui signifie lieu.
Malheureusement, la fréquence de cette pathologie est en constante augmentation dans le monde depuis plusieurs décennies. Les facteurs qui influent sur ce résultats ne sont pas clairs. On soupçonne principalement les infections sexuellement transmissibles en hausse qui, comme nous le verrons un peu plus loin, constituent un facteur de risque.
Lisez aussi : Le diagnostic de grossesse môlaire
Les causes de la grossesse ectopique
La grossesse ectopique peut avoir des causes anatomiques et fonctionnelles. Cependant, d’autres facteurs de risque sont impliqués dans son développement.
À grands traits, nous pouvons séparer les causes de grossesse ectopique en deux groupes : les causes anatomiques et les causes fonctionnelles.
1. Causes anatomiques
Parmi ces dernières, le plus grand problème est celui des trompes de Fallope. Cette structure anatomique de la femme doit être capable de laisser voyager librement l’œuf fécondé formé par l’ovule et le spermatozoïde.
Les trompes de Fallope peuvent s’obstruer à cause de polypes ou d’adhérences qui se forment suite à des infections passées. Les maladies sexuellement transmissibles sont une cause habituelle des adhérences.
2. Causes fonctionnelles
Au lieu de voir l’anatomie des trompes de Fallope altérée, c’est ici la mobilité de ces dernières qui peut être touchée. Cette mobilité dont nous parlons est une fonction qui accompagne le trajet de l’œuf fécondé pour arriver à l’utérus.
Les trompes de Fallope peuvent avoir une faiblesse musculaire ou, plus communément, une carence en cils. Les cils sont de petites structures de l’organe qui bougent de façon microscopique pour déplacer l’œuf fécondé. S’il y a moins de cils, il y a moins de mobilité.
Facteurs de risque
Certains groupes de femmes ont plus de risques d’avoir une grossesse ectopique que d’autres. Ces groupes possèdent un facteur de risque, c’est-à-dire un problème qui les rend plus susceptibles d’arriver à cette situation où la grossesse se fait hors de l’utérus.
Les facteurs de risque les plus importants sont :
- La maladie pelvienne inflammatoire (MIP) : il s’agit du plus grand facteur de risque selon les études scientifiques réalisées sur la grossesse ectopique. Les femmes qui ont souffert d’une MIP et ont un test de grossesse positif devraient consulter leur médecin le plus rapidement possible pour qu’une échographie détermine le lieu de la grossesse.
- Des grossesses ectopiques passées : la femme qui a déjà connu une grossesse extra-utérine a plus de chances d’en avoir une autre.
- Avoir eu recours à un avortement.
- Utiliser un stérilet en tant que méthode contraceptive.
- Avoir eu des opérations au niveau de l’abdomen ou du pelvis.
- Avoir des antécédents de maladies comme l’endométriose ou la tuberculose.
Ceci peut vous intéresser : 9 aspects importants que tout le monde devrait savoir sur l’endométriose
Comment évolue la grossesse ectopique
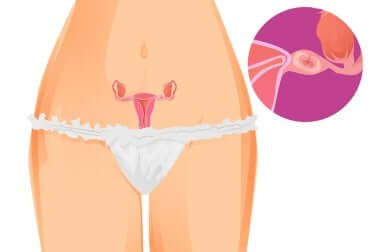
À cause de sa complexité, la grossesse ectopique met en risque la vie de la femme. Il est donc important de la détecter de façon opportune.
Toutes les grossesses commencent hors de l’utérus une fois qu’un spermatozoïde féconde un ovule. Cette fécondation se produit dans les trompes de Fallope, et plus spécifiquement dans la zone de l’infundibulum, qui est la région la plus éloignée de l’utérus et la plus proche de l’ovaire.
Les premiers jours de l’œuf fécondé se déroulent là, pour ensuite migrer à travers les trompes en quête d’implantation ou de nidation, qui est le processus par lequel l’œuf fécondé adhère à l’utérus. Normalement, 7 ou 8 jours après la fécondation, l’œuf doit commencer son implantation. En d’autres termes, au bout d’une semaine, l’œuf devrait entrer dans l’utérus pour ensuite y rester.
Dans le cas de la grossesse ectopique, la nidation ou implantation se fait hors de l’utérus. La localisation la plus fréquente est la trompe de Fallope, mais elle peut aussi se développer dans un ovaire ou dans la cavité abdominale de la femme.
Conséquences
La grande majorité des grossesses ectopiques ne sont pas viables car seul l’utérus est conditionné pour recevoir l’œuf et protéger l’embryon en le nourrissant. Le dénouement habituel des grossesses extra-utérines est l’avortement spontané, qui peut se manifester sans symptômes, et la femme ne s’en rendra peut-être jamais compte ; ou il peut être évident et se manifester à travers un saignement vaginal et une douleur abdominale basse.
Dans un faible pourcentage de cas, cette grossesse ne se résout pas toute seule. Elle se fait hors de l’utérus, et même parfois pendant un trimestre complet. Il s’agit de la variante la plus dangereuse. Les grossesses ectopiques localisées dans la trompe de Fallope peuvent, en grossissant, briser ces trompes, provoquant ainsi une hémorragie abdominale interne qui nécessitera une intervention chirurgicale immédiate.
Si on détecte la grossesse ectopique à temps, on peut intervenir avant que les complications graves n’apparaissent. C’est pour cela que les consultations médicales sont fondamentales au cours du premier trimestre de grossesse.
La réalisation d’une échographie obstétrique, en outre, déterminera où se trouve l’embryon dans le corps de la femme. De la même façon, face au moindre saignement vaginal ou à une douleur abdominale basse persistante, une consultation médicale effectuée à temps sera fondamentale.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Melmed S, Polonsky KS, Larsen PR, Kronenberg HM. Ectopic Pregnancy. En: Williams. Textbook of Endocrinology.12ª ed. Philadelphia: Elsevier-Saunders; 2009.
- Matos Quiala HA, Rodríguez Lara O, Estrada Sánchez G, Martínez Enfedaque M, Saap Nuño A, Osorio Rodríguez M, et al. Caracterización de embarazo Ectópico. Rev inf cient. 2008;58(2):1-9.
- Schwarcz R, Sala S, Diverges C. Obstetricia. 5a ed. Buenos Aires: El Ateneo; 2005.p.181-6.
- Huixian Hu Liang , Jairo Sandoval Vargas , Ana Gabriela Hernández Sánchez , Josué Vargas Mora . Embarazo Ectópico: Revisión bibliográfica con enfoque en el manejo médico. Revista Clínica HSJD Vol. 9 Núm. 1 (2019): Febrero. DOI 10.15517/rc_ucr-hsjd.v9i1.36490
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







