L'érythème fessier : symptômes, types et traitement


Rédigé et vérifié par la dermatologue Maria del Carmen Hernandez
L’érythème fessier est le trouble cutané le plus fréquent chez les bébés. Il s’agit généralement d’une affection légère et autolimitée qui requiert une intervention minimale.
En général, la dermatite se développe sur les fessiers et la zone génitale. Mais elle peut également survenir sur la partie inférieure de l’abdomen ainsi que sur le haut des cuisses en raison du contact avec des substances irritantes.
Selon une information publiée dans Pediatrics Dermatology, cette affection est associée à la friction, la surhydratation de la peau, les altérations du pH cutané, entre autres. Elle est par ailleurs plus prévalente pendant la première année de la vie de l’enfant. Quels sont ses symptômes ? Comment prévenir l’érythème fessier du nourrisson ?
Symptômes de l’érythème fessier
L’érythème fessier est une réaction inflammatoire de la peau autour de la zone du lange. Les bébés disposent d’une peau plus fine qui génère moins de sécrétions et les rend plus susceptibles de souffrir d’infections ou d’irritations. Néanmoins, le facteur le plus important dans cette condition est l’occlusion de la peau par la couche.
Les symptômes dépendent de la gravité et de la durée de la dermatite. Selon une information publiée par la Société Espagnole de Pédiatrie Extrahospitalière et de Soins Primaires, certaines des manifestations cliniques sont les suivantes :
- Démangeaisons d’intensité variable.
- Rougeur subtile dans les cas légers.
- Inflammation intense (il peut même y avoir des saignements dans les cas graves).
- Le caractère du bébé peut se modifier à cause de l’irritation importante dans la zone du lange.
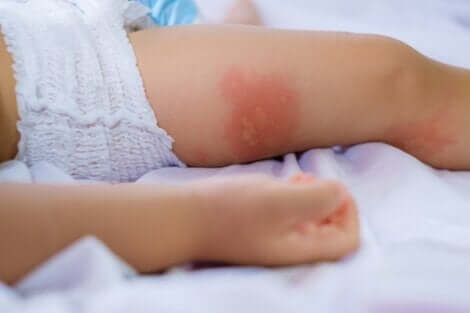
“L’érythème fessier est une réaction inflammatoire qui se localise dans la région du lange. Ses symptômes comprennent des rougeurs, des démangeaisons ainsi que des irritations.”
Quelles sont les causes ?
L’érythème fessier est le résultat d’une combinaison de multiples facteurs. Par exemple, l’augmentation de l’humidité, le contact prolongé avec l’urine ou les selles et autres irritants tels que la lessive.
La seconde cause la plus commune de dermatite est l’infection. Plus concrètement, l’infection par des champignons, notamment le Candida albicans, est la cause infectieuse la plus courante. De même, d’autres mycoses peuvent être associées à l’érythème fessier. Par exemple :
- Infection par dermatophytose.
- Exacerbation de la dermatite séborrhéique de Malassezia.
- Affections Pseudomycotiques telles que l’érythrasma.
Lisez également : Soins de la peau du nouveau-né
Types d’érythème fessier
L’érythème fessier représente toute affection de la peau qui se manifeste dans la région du lange. Mais cette inflammation peut être générée par diverses causes, ce qui les classent en différents types selon leur origine.
Dermatite irritative de contact
La dermatite de contact est le type le plus fréquent d’érythème fessier. Son apparition est associée au contact de la peau avec les selles et l’urine qui sont restés accumulés dans la couche. Cependant, nous observons généralement des plis inguinaux sains, sans altération cutanée, car ils sont moins en contact avec les agents irritants.
Pour prévenir cette inflammation, des études de la AEPED recommandent de réaliser une hygiène correcte de la zone qui doit toujours rester propre et sèche. Idéalement, les couches doivent être changées régulièrement dans la journée.
Dermatite de couches
La dermatite de couches est une infection à levures causée par la prolifération d’un type de champignon que l’on trouve normalement dans le microbiote digestif. Les symptômes qui la caractérisent sont les suivants :
- Taches rouge vif.
- Peau blessée brillante.
- Lésions clairement définies.
- Plaies.
- Plis inguinaux marqués.
Dermatite bactérienne
Dans peu de cas, on observe une dermatite bactérienne, également appelée impétigo. Toutefois, les staphylocoques et les streptocoques provoquent généralement un érythème fessier ou en aggravent un déjà existant. Un signe caractéristique de l’infection à streptocoque est la peau rouge vif autour de l’anus.
Dermatite allergique
Certains bébés à la peau sensible peuvent développer un type de réaction allergique à un composant particulier des couches ou des crèmes. Les allergènes les plus fréquents sont les suivants :
- Elastiques ou colorants dans la couche.
- Parfums.
- Conservateurs dans les produits d’hygiène.
Découvrez aussi : 7 ennemis de la santé de la peau que vous ne connaissiez pas
Est-il possible de prévenir l’érythème fessier ?
Le traitement de l’érythème fessier a deux objectifs principaux : soigner la peau endommagée et prévenir la récurrence de l’éruption. Voici quelques stratégies utiles pour remplir ce but.
- Une bonne hygiène est essentielle pour maintenir l’intégrité de la peau et éviter davantage de dégâts. Il est possible de réduire l’exposition aux produits irritants, comme les selles et l’urine, en changeant régulièrement les couches. De plus, les couches super-absorbantes aident à diminuer la surhydratation de la peau.
- Laver la zone du lange avec de l’eau et un nettoyant sans savon.
- Des études de Pediatric Dermatology indiquent que les lingettes humides pour bébés n’occasionnent aucun dommage pour la peau. En outre, les nouvelles formulations de ce produit, qui comprennent des tampons de pH, aident à équilibrer le pH alcalin de l’urine et préviennent les dommages cutanés.

“Le meilleur moyen de prévenir l’érythème fessier est d’assurer une hygiène correcte ainsi qu’un changement fréquent des couches.”
Traitement de l’érythème fessier
Quel que soit le type d’infection, elle doit être diagnostiquée et traitée par un pédiatre ou un dermatologue. En fonction du type de lésion de la peau et de leur répartition, le professionnel établira un diagnostic correct ainsi que des options thérapeutiques.
- En cas de dermatite irritative de contact, il est recommandé une hygiène adéquate en plus de laisser la zone s’aérer à l’air libre pendant quelques minutes. Ensuite, l’idéal est d’appliquer une préparation à base de pâte zincique de Lassar.
- Si une surinfection à levures survient, un onguent topique à base d’imidazole sera administré.
Remarque : l’usage de pommades avec des corticoïdes dans la zone du lange est totalement contre-indiquée.
Quand consulter un médecin ?
Si l’érythème fessier ne se résout pas avec les mesures mentionnées, il faut consulter un médecin afin qu’il prescrive le bon médicament. En outre, une consultation immédiate est nécessaire en cas de suintement, de plaies, de fièvre ou toute autre manifestation clinique d’une complication.
Dans la plupart des cas, ce type de problèmes dermatologiques s’améliore avec des soins de base. Comme éviter l’usage de produits irritants et assurer une bonne hygiène. Enfin, il est fondamental d’informer le pédiatre des symptômes.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Carr AN, DeWitt T, Cork MJ, et al. Diaper dermatitis prevalence and severity: Global perspective on the impact of caregiver behavior. Pediatr Dermatol. 2020;37(1):130-136. doi:10.1111/pde.14047
- Ravanfar P, Wallace JS, Pace NC. Diaper dermatitis: a review and update. Curr Opin Pediatr. 2012 Aug;24(4):472-9. doi: 10.1097/MOP.0b013e32835585f2. PMID: 22790100.
- Blume-Peytavi U, Kanti V. Prevention and treatment of diaper dermatitis. Pediatr Dermatol. 2018 Mar;35 Suppl 1:s19-s23. doi: 10.1111/pde.13495. PMID: 29596731.
- Kellen PE. Diaper dermatitis: differential diagnosis and management. Can Fam Physician. 1990;36:1569-1572.
-
Benitez A, Mendez MD. Diaper Dermatitis. [Updated 2020 Jul 5]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK559067/
- (2016). Dermatitis del pañal y trastornos relacionados. PediatríaIntegral, 151. https://www.pediatriaintegral.es/wp-content/uploads/2016/05/Pediatria-Integral-XX-03_WEB.pdf#page=7
- (2012). Trastornos cutáneos más frecuentes del recién nacido y del lactante. Dermatitis del pañal. PediatríaIntegral, 195. https://www.pediatriaintegral.es/wp-content/uploads/2012/06/Pediatria-Integral-XVI-3.pdf#page=7
- Bonifaz A, Rojas R, Tirado-Sánchez A, et al. Superficial Mycoses Associated with Diaper Dermatitis. Mycopathologia. 2016;181(9-10):671-679. doi:10.1007/s11046-016-0020-9
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







