9 traitements pour une cicatrice chéloïde
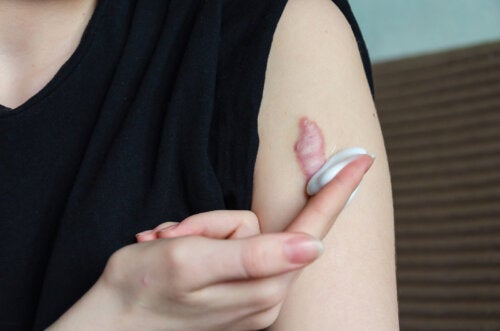
Généralement, une cicatrice chéloïde n’est pas nocive pour la santé. Cependant, ces marques sont considérées comme inesthétiques et, dans de nombreux cas, sont situées dans des zones visibles qui affectent l’estime de soi de ceux qui les ont.
Heureusement, la médecine dispose aujourd’hui de multiples alternatives pour améliorer leur apparence, voire les éliminer complètement. Quelles sont les options ? A cette occasion, nous détaillons les 9 plus intéressantes.
Qu’est-ce qu’une cicatrice chéloïde et quelles sont ses causes ?
L’Association colombienne de dermatologie et de chirurgie dermatologique définit les chéloïdes comme la croissance excessive de tissu fibreux lors de la réparation d’une blessure. Son aspect dépasse les limites de la plaie d’origine.
Elles surviennent généralement après une coupure cutanée, mais elles sont également susceptibles d’apparaître spontanément, surtout si la personne a une prédisposition.
La revue Acta Médica Costarricense rapporte que les troubles de la structure normale du collagène sont liés à un épaississement disproportionné de la peau lors de la cicatrisation, ce qui engendre cet effet indésirable.
Sur ce point, la Revista del Centro Dermatologico Pascua ajoute que l’augmentation des fibroblastes et de la matrice de collagène entraîne des séquelles cutanées hypertrophiques et des douleurs.

Symptômes d’une cicatrice chéloïde
Le principal symptôme des chéloïdes est l’aspect durci et grumeleux. Les autres caractéristiques de cette condition comprennent les suivantes :
- Démangeaison
- Douleur.
- Irritation.
- Rougeur.
- Bosse striée ou nodulaire.
- La sensibilité change dans la zone.
Maintenant, ces cicatrices ont tendance à se développer n’importe où sur le corps, bien que les zones les plus fréquentes soient le lobe de l’oreille, le cou, la tête et la poitrine.
Parfois, avec le temps, les chéloïdes rétrécissent jusqu’à devenir moins visibles.
Peut-on prévenir une cicatrice chéloïde ?
Selon une publication de la National Library of Medicine des États-Unis, les chéloïdes sont plus fréquentes chez les Noirs, les Asiatiques, les Hispaniques et les moins de 30 ans. Ils font allusion au fait qu’ils peuvent être transmis des parents aux enfants.
Tous ces facteurs affectent la possibilité de créer ce type de cicatrices. Cependant, la pratique de certaines précautions permet d’éviter la déformation des marques.
Parmi les conseils, utilisez de la crème solaire, couvrez la blessure et appliquez les médicaments prescrits par le médecin. De plus, il est conseillé aux patients prédisposés connaissant parfaitement leur état d’éviter les procédures de forage et les interventions chirurgicales qui ne sont pas nécessaires.
Lire aussi : Les 8 urgences dentaires les plus courantes et leur traitement
Traitements pour enlever une cicatrice chéloïde
Selon les caractéristiques de la cicatrice, la procédure contre une chéloïde est déterminée par un dermatologue. Il existe des thérapies conservatrices comme le maquillage de camouflage, une méthode pratique si la personne préfère éviter d’autres techniques.
Il peut être nécessaire de combiner plusieurs procédures pour effacer les cicatrices. Voyons quels sont les traitements recommandés.
1. Laser
Plusieurs séances avec un laser à lumière pulsée aident à aplatir le renflement que montrent les chéloïdes. L’intervalle entre les séances est de 1 à 2 mois. Pour une meilleure réponse, il serait bon de combiner les thérapies avec des ampoules de cortisone.
2. Injections de corticostéroïdes
Les injections de corticostéroïdes exercent des effets anti-inflammatoires et immunosuppresseurs. Ces doses diminuent le gonflement de la chéloïde. Le but est de rendre la marque plus plate.
Pour ce faire, le spécialiste diagnostique le type de substance à infiltrer et le nombre de séances concernées. Dans la plupart des cas, ils établissent 3 ponctions en les espaçant tous les mois.
3. Chirurgie
L’intervention chirurgicale comme traitement d’une cicatrice chéloïde confronte les avis. Bien que la résection et l’infiltration de la masse puissent réduire sa récidive, pour certains, elle est considérée comme la dernière alternative.
Il arrive que la suppression de ces cicatrices chez les personnes ayant des antécédents augmente le risque de nouvelles formations. Le consensus sur l’opération est de n’y recourir que si les mécanismes esthétiques mini-invasifs n’offrent pas de résultats. À son tour, on pense que les risques sont réduits en combinant la chirurgie avec d’autres thérapies.
4. Toxine botulique
Le bulletin Cirujano General rapporte que l’utilisation de la toxine botulique de type A (TBA) est un choix thérapeutique efficace en cas de cicatrisation chéloïde. De son côté, la revue Cirugía Plástica Ibero-Latinoamericana met en évidence l’influence de la TBA sur l’apoptose et la prolifération cellulaire, qui induit une amélioration clinique et histologique des chéloïdes.
Les injections de TBA doivent être appliquées dès que possible pour soulager la tension causée par le traumatisme ou la blessure. Avec 2 ou 3 séances, les changements commencent à être remarqués. Le nombre total de rendez-vous est fixé par le médecin.
L’Académie espagnole de dermatologie et de vénéréologie note que, si aucune amélioration n’est perçue dans l’apparence de la cicatrice, il est au moins prouvé que la toxine botulique guérit presque toujours les démangeaisons associées aux chéloïdes.
5. Pommades
Les pommades favorisent la dissimulation de la cicatrice, apaisent les démangeaisons, préviennent l’inconfort et soulagent la douleur. Ce sont des corticostéroïdes topiques aux caractéristiques anti-inflammatoires, vasoconstrictrices, antiprurigineuses, antiprolifératives et apoptotiques, indique la Healthy Skin Foundation.
Ce sont généralement des formules qui contiennent de la désoxymétasone, de la fibrinolysine et du sulfate de zinc et de cuivre. En raison de la sensibilité de ces médicaments topiques, ils doivent être prescrits par un professionnel de la santé.
6. Pressothérapie
La pressothérapie consiste à comprimer les cicatrices chéloïdes avec des bandes isolantes et des bandages élastiques. C’est une technique réductrice, affirme un article de la revue Integral Medicine.
Pour l’efficacité de cette technique, la pression doit être de 24 millimètres de mercure (mmHg). Avec cela, il dépasse la pression capillaire normale, nécessite une analyse de la revue Ibero-Latin American Plastic Surgery.
Il est recommandé que la pressothérapie dure plusieurs mois, par périodes de 12 à 19 heures.
7. Silicone
Ce traitement consiste à recouvrir la cicatrice d’un patch auto-adhésif et waterproof. La bande est idéale pour que la peau ne rougisse pas et pour abaisser la hauteur de la bosse.
Avant de le mettre sur la chéloïde, nettoyez et séchez la zone. Le pansement doit agir pendant 12 heures sur une période de 3 mois. Laissez-le pendant que vous vaquez à vos activités quotidiennes. Peu importe s’il est mouillé, les patchs sont prêts à être réutilisés pendant au moins une semaine.
8. Radiothérapie
L’Association colombienne de dermatologie affirme que la radiothérapie est positive dans la prise en charge des chéloïdes et la prévention des récidives. La procédure a montré de meilleurs résultats si elle est précédée d’une intervention chirurgicale qui détruit le tissu chéloïde.
Maximum 3 jours après l’opération, le rayonnement progresse pour transformer la chéloïde en un tissu hypocellulaire et empêcher la prolifération excessive des fibroblastes. L’exécution de cette technique mérite la participation conjointe de chirurgiens plasticiens, de dermatologues et de radiologues.
9. Remèdes naturels
La médecine naturelle est moins chère que les autres traitements des cicatrices. Il existe des remèdes maison qui atténuent les chéloïdes. L’aloe vera, le miel et l’eau de rose se distinguent parmi les options bio qui masquent ces marques indésirables.
Ces ingrédients ont des propriétés réputées pour favoriser la santé et l’apparence générale de la peau.

Lisez également : Pourquoi la centella asiatica est-elle bonne pour la peau ?
Y a-t-il un risque de complications d’une cicatrice chéloïde ?
Les cicatrices chéloïdes ne présentent aucun danger pour la santé. Dans certains cas, les médecins conseillent des biopsies pour exclure d’autres types de lésions cutanées.
Tant que vous suivez les conseils des spécialistes, la cicatrisation ne s’aggrave pas. Les patchs, les hydratants, les sérums topiques et la crème solaire sont importants dans cette mission.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Arellano Arreguín J, Flores Hernández N, Flores Hernández U, Juárez Gutiérrez Z, Ramón Gamboa V, Zaragoza Álvarez C. Uso de toxina botulínica en cicatriz queloide. Cirujano General. Vol. 3. Núm. 2. pp. 76-81. México; 2014. https://www.mendeley.com/catalogue/378e787b-df50-378d-b551-38222770cc3b/?utm_source=desktop&utm_medium=1.19.4&utm_campaign=open_catalog&userDocumentId=%7Bdc451c3f-ffb8-4858-859c-794ac2d91a69%7D
- Citron Machón G, Poveda Xatruch J. La cicatrización queloide. Acta Médica Costarricense. Vol. 50. Núm. 2. Costa rica; 2009. https://www.mendeley.com/catalogue/27f27d1c-a4c7-3339-9024-0ace52d67f99/?utm_source=desktop&utm_medium=1.19.4&utm_campaign=open_catalog&userDocumentId=%7B98a2a98b-3ed1-46aa-bf48-8e329daf643b%7D
- Desoximetasone topical. Drugs.com. Estados Unidos; 2021. https://www.drugs.com/mtm_esp/desoximetasone-topical.html
- Enríquez Merino J, Martha C. Opciones terapéuticas para cicatrices queloides e hipertróficas. Revista del Centro Dermatológico Pascua. Vol. 16. Núm. 2. pp. 80-84. México; 2007. https://www.mendeley.com/catalogue/9b00e3cc-b2f8-3547-9044-505618c38426/?utm_source=desktop&utm_medium=1.19.4&utm_campaign=open_catalog&userDocumentId=%7B4ab57781-f546-46d8-889b-fc3cafc60808%7D
- Fibrinolisina. Diccionario Médico. Clínica Universidad de Navarra. España. https://www.cun.es/diccionario-medico/terminos/fibrinolisina
- Gavrilova M, Jordá Cuevas E, Martín Gorgojo A, Ramón Quiles D. Corticoides tópicos. Fundación Piel Sana. España; 2020. https://fundacionpielsana.es/wikiderma/corticoides-topicos
- Giorgianni Colmenares G, Higuerey Morao D, Soto Montenegro A. Toxina botulínica tipo A en el tratamiento del queloide. Cirugía Plástica Ibero-Latinoamericana. Vol. 47. Núm. 2. pp. 187-200. España; 2021. https://scielo.isciii.es/pdf/cpil/v47n2/1989-2055-cpil-47-02-0187.pdf
- Hernández C, Toro A. Enfoque y manejo de cicatrices hipertróficas y queloides. Revista Asociación Colombiana de Dermatología. Vol. 19. pp. 218-228. Colombia; 2011. https://revistasocolderma.org/sites/default/files/enfoque_y_manejo_de_cicatrices_hipertroficas_y_queloides.pdf
- Jaén Olasolo P. Toxina botulínica, usos revolucionarios. Fundación Piel Sana. Academia Española de Dermatología y Venereología. España; 2016. https://fundacionpielsana.es/estetica/toxina-botulinica-usos-revolucionarios
- Los queloides y las cicatrices hipertróficas. Medicina Integral. Vol. 38. Núm. 9. pp. 385-389. Año 2001. https://www.elsevier.es/es-revista-medicina-integral-63-articulo-los-queloides-cicatrices-hipertroficas-13022951#:~:text=Los%20queloides%20se%20distinguen%20de,en%20general%20no%20requieren%20tratamiento.
- Lozada Urbani J, Quintero Larróvere M, Soto Montenegro A. Uso de imanes en el tratamiento de queloides auriculares. Cirugía Plástica Ibero-Latinoamericana. Vol. 43. Núm. 2. España; 2017. https://medes.com/publication/123756
- Queloides. MedlinePlus. Biblioteca Nacional de Medicina. Estados Unidos; 2020. https://medlineplus.gov/spanish/ency/article/000849.htm#:~:text=Los%20queloides%20son%20m%C3%A1s%20comunes,que%20se%20formara%20el%20queloide.
- Rojas R. Tratamiento de queloides. Asociación Colombiana de Dermatología y Cirugía Dermatológica. Colombia; 2020. https://asocolderma.org.co/enfermedades-de-la-piel/tratamiento-de-queloides
-
Hekmatpou D, Mehrabi F, Rahzani K, Aminiyan A. The Effect of Aloe Vera Clinical Trials on Prevention and Healing of Skin Wound: A Systematic Review. Iran J Med Sci. 2019 Jan;44(1):1-9. PMID: 30666070; PMCID: PMC6330525.
- Martinotti S, Ranzato E. Honey, Wound Repair and Regenerative Medicine. J Funct Biomater. 2018 May 8;9(2):34. doi: 10.3390/jfb9020034. PMID: 29738478; PMCID: PMC6023338.
- Lee MH, Nam TG, Lee I, Shin EJ, Han AR, Lee P, Lee SY, Lim TG. Skin anti-inflammatory activity of rose petal extract (Rosa gallica) through reduction of MAPK signaling pathway. Food Sci Nutr. 2018 Oct 25;6(8):2560-2567. doi: 10.1002/fsn3.870. PMID: 30510758; PMCID: PMC6261181.
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







