5 raisons pour lesquelles vous avez des démangeaisons vaginales si vous n'avez pas d'infection


Relu et approuvé par le médecin José Gerardo Rosciano Paganelli
Les démangeaisons vaginales sont un mal commun qui affecte de nombreuses femmes à différentes étapes de la vie.
C’est fréquemment le fruit d’infections causées par l’altération de l’équilibre du pH de la zone, mais il existe cependant beaucoup d’autres facteurs qui peuvent expliquer son apparition.
Indépendamment de la raison pour laquelle ces démangeaisons apparaissent, c’est tout de même quelque chose de très gênant qui peut alors générer préoccupation et insécurité.
Ainsi, voici quelques raisons pour lesquelles vous pouvez souffrir de démangeaisons vaginales lorsqu’il ne s’agit pas d’une infection.
1. La vulvite et les démangeaisons vaginales
Ce terme médical donné à l’irritation de la vulve peut provenir de plusieurs facteurs :
- Des savons aux produits chimiques agressifs pour cette zone si délicate.
- L’utilisation de papier toilette avec des colorants ou des composants irritants.
- L’utilisation prolongée de maillots de bain ou de tenues de sport.
L’une des meilleures manières d’éviter la démangeaison vaginale produite par la vulvite est ainsi de laver votre zone intime avec un savon spécial pour le pH de cette zone et de l’eau tiède.
On recommande également d’éviter l’utilisation de déodorants vaginaux, de talcs et autres produits contenant des produits chimiques agressifs.
Lisez également :
Les douches vaginales aggraveraient le risque de souffrir d’un cancer des ovaires
2. L’épilation

Il existe de nombreuses techniques d’épilation qui provoquent les démangeaisons vaginales. En effet, la peau de la zone vaginale est très sensible, vous pouvez donc developper des réactions allergiques.
C’est pour cela qu’il est normal de ressentir des démangeaisons après une épilation. Les rasoirs et les crèmes peuvent provoquer une grande irritation de la peau et aussi l’infection du duvet sous-cutané.
Il est recommandé de ne pas s’épiler trop souvent. En le faisant tous les 15 à 20 jours, vous laisserez à votre peau le temps de récupérer.
Pendant ce temps, vous pouvez utiliser une crème adaptée pour calmer l’irritation de la zone.
3. Maladies sexuellement transmissibles (MST)
La démangeaison vaginale peut également provenir des maladies sexuellement transmissibles, mais vous ne devez pas prendre peur.
4. Problèmes de peau
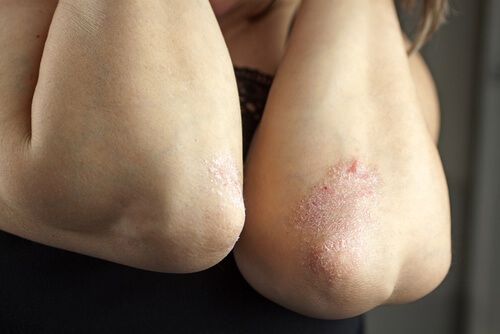
Le psoriasis ou l’eczéma sont d’autres facteurs qui peuvent engendrer les démangeaisons vaginales.
Comme ces maladies se présentent sur plusieurs zones à la fois, il est facile de détecter quand l’eczéma est à l’origine de la démangeaison.
Si vous souffrez de ce type de problème, il est important d’aller consulter un médecin généraliste ou votre gynécologue pour ainsi recevoir un traitement adapté à ce problème.
Le psoriasis qui affecte la vulve peut être traité avec des corticoïdes locaux à faible résistance et avec l’application de crèmes douces hydratantes.
5. La ménopause et les démangeaisons vaginales
La carence en hormone qui donne lieu à la ménopause peut déboucher sur l’élévation du pH naturel de la zone vaginale, jusqu’à atteindre des valeurs proches de 7, quand il doit normalement être de 4,7.
Dans ce cas, les bactéries de l’acide lactique qui maintiennent le pH acide disparaissent : la zone est donc exposée aux infections.
Ainsi, les examens médicaux montrent souvent que le vagin est pâle, amincit et qu’il présente des symptômes comme des douleurs en urinant, des brûlures, des démangeaisons et des douleurs ou des saignements pendant les relations sexuelles.
Si votre gynécologue vous le recommande, vous pouvez prendre des traitements à base d’œstrogène en crème, des comprimés, des anneaux vaginaux ou des patchs cutanés.
Nous vous recommandons de lire :
Consultez votre médecin

Il vaut mieux que vous preniez rendez-vous avec votre gynécologue pour qu’il établisse un diagnostique clair. C’est ainsi lui qui pourra vous prescrire un traitement adapté à la cause de votre gêne sur votre zone vaginale.
Ceci est très recommandé si les gênes s’accompagnent des symptômes suivant :
- Écoulement vaginal.
- Fièvre et aussi douleur dans la zone pelvienne ou dans l’abdomen.
- Si vous considérez également avoir été exposée à une MST.
S’il s’agit d’une infection, la combinaison des symptômes pourraient être les suivants :
- Changements soudains dans la quantité, la consistance, l’odeur ou la couleur du flux.
- Démangeaison, accompagnée de rougeur ou encore des gonflements dans la zone génitale.
- Flux vaginal chez les petites filles encore non-pubères.
- Soupçons que les symptômes proviennent ainsi de l’utilisation d’un médicament.
- Augmentation des symptômes ou durée supérieure à une semaine malgré l’utilisation de remèdes maison.
- Présence d’ampoules ou de lésions sur le vagin ou la vulve.
- Brûlure en urinant.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Dains, J., Baumann, L., & Schievel, P. (2012). Vaginal discharge and itching. In Advanced Health Assessment and Clinical Diagnosis in Primary Care. https://doi.org/10.1111/j.1742-4658.2009.07053.x
- Wølner Hanssen, P., Krieger, J. N., Stevens, C. E., Kiviat, N. B., Koutsky, L., Critchlow, C., … Holmes, K. K. (1989). Clinical Manifestations of Vaginal Trichomoniasis. JAMA: The Journal of the American Medical Association. https://doi.org/10.1001/jama.1989.03420040109029
- Landa Goñi, J., Lopes Rauno, P., Hernandez Nunez, J., & Nunez Palomo, S. (2002). Menopausia. Atencion Primaria. https://doi.org/10.1016/S0212-6567(02)79072-0
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







