Les différents types de cicatrisation

Rédigé et vérifié par le médecin Leonardo Biolatto
Il existe différents types de cicatrisation de la peau car toutes les blessures ne se ressemblent pas. Différents mécanismes de production des lésions dérivent vers des blessures plus ou moins profondes.
Il est également important de prendre en compte la couche de la peau qui a été affectée car celle-ci se compose de trois couches : l’épiderme, le derme et l’hypoderme ou subcutis. L’épiderme est la couche la plus superficielle et en contact avec l’extérieur, tandis que l’hypoderme est la plus profonde, en contact avec l’intérieur de l’organisme.
La couche intermédiaire de la peau est le derme ; il est capable de produire des cicatrices pathologiques quand il est touché par une blessure suffisamment profonde pour le pénétrer. Le derme est un tissu hautement spécialisé et c’est pour cela que le corps a du mal à le réparer.
Voyons d’abord comment réagit la peau face à une blessure pour produire la cicatrice, avant d’étudier les différents types de cicatrisation possibles.
Phases de cicatrisation
Lorsque la peau est blessée, une série de phénomènes successifs se mettent en place pour la réparer. La façon dont ces phases se déroulent est ce qui détermine les types de cicatrisation. Il y a cinq phases, que nous allons vous détailler dès maintenant :
1. Coagulation et réponse vasculaire
Dès que la lésion se produit, le sang provoque un lavement de la blessure. Les corps étrangers sont entraînés hors de la zone pour éviter les infections. Après cela, les vaisseaux se referment pour coaguler et arrêter de saigner, avec l’aide des plaquettes.
2. Inflammation
La seconde phase est la phase inflammatoire. Si la peau rougit, cela n’a rien à voir avec le début d’une infection. Le rougissement de l’inflammation est dû au mouvement cellulaire intense et à l’augmentation du flux sanguin. Un liquide inflammatoire clair peut même se former sur la blessure, mais ce n’est pas non plus un signe d’infection.
3. Granulation
L’essence de la réparation commence ici. Les cellules qui interviennent dans une plus large mesure sont les fibroblastes, qui voyagent vers la zone de la lésion pour produire du collagène. Le collagène est le principal composant du derme et va donc remplacer le tissu perdu.
Pour en savoir plus : Comment augmenter la production naturelle de collagène
4. Épithélialisation
Une dernière fonction de la réparation des blessures est de restituer la couche qui sépare la zone externe de la zone interne. La peau a sa fonction de barrière grâce à l’épiderme. L’épithélialisation, par conséquent, consiste à reformer l’épiderme qui a disparu à travers les cellules que l’on appelle kératinocytes.
5. Remodelage
Une fois la blessure refermée, le corps doit définir comment sera l’aspect final de la cicatrice. Si la blessure n’a touché que l’épiderme, il n’y aura probablement qu’une régénération cellulaire et la cicatrice aura tendance à être normale. En revanche, si la blessure était profonde, il y a plus de probabilités d’avoir une cicatrice pathologique.
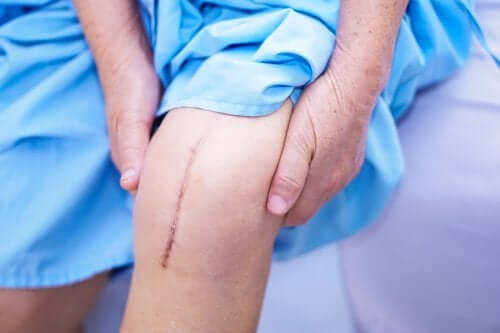
Les blessures qui affectent le derme ont plus de possibilités de former une cicatrice pathologique.
Types de cicatrisation
Les phases de cicatrisation de la peau sont toujours les mêmes pour toutes les blessures, mais toutes les blessures ne se ressemblent pas. C’est pour cela que l’on a identifié trois types de cicatrisation dans le monde de la dermatologie et de la chirurgie :
De première intention
On donne ce nom au processus qui se produit quand la blessure est petite, n’est pas profonde et quand il y a un rapprochement entre ses deux bords. Il est rare qu’il y a ait une cicatrice à long terme.
De seconde intention
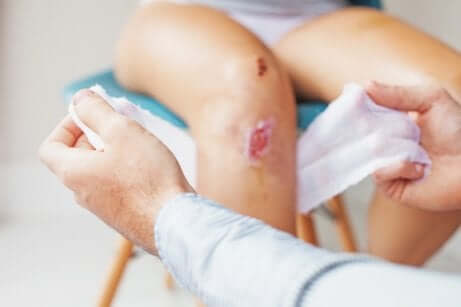
Il s’agit du processus de cicatrisation d’une blessure plus profonde, qui a touché le derme. Le résultat est généralement une cicatrice plus grande que la normal, à l’aspect interpelant. La cause principale est la perte de substance ou l’existence d’une très grande distance entre les bords de la blessures. Quand cela se produit, le derme doit former beaucoup de nouveaux tissus à l’étape de la granulation, et cela explique la difformité finale.
De troisième intention
Ce type de cicatrisation s’associe à l’intervention médicale. Elle se produit quand, de façon chirurgicale, on réalise une seconde suture sur une première déjà existante, ou quand l’on ajoute des greffes dermiques pour réparer. La cicatrice finale est guidée par l’intervention.
Ceci peut vous intéresser : Solutions naturelles pour atténuer les cicatrices
Types de cicatrices
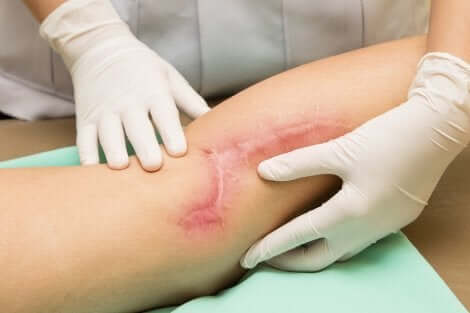
Les cicatrices peuvent être normales ou pathologiques. Ces dernières peuvent être excessivement grandes ou profondes.
S’il est vrai qu’il y a des cicatrices tout à fait normales et attendues, on retrouve aussi des cicatrices pathologiques. Voyons comment elles se classent pour la médecine :
- Normale : c’est celle qui apparaît suite au processus habituel. Le résultat final est une ligne fine.
- Atrophique : il s’agit de la perte de substance dans la peau, quand il reste une petite dépression sur la zone où se trouvait la blessure. C’est une présentation très commune de l’acné, par exemple.
- Hypertrophique : ce sont des cicatrices causées par des types de cicatrisation avec une production excessive de collagène. La peau est alors épaisse et dépasse au dessus du niveau de l’épiderme normal. Cela se produit généralement dans des zones de la peau qui sont en mouvement constant, comme le genou.
- Chéloïde : c’est une cicatrice hypertrophique excessivement grande. Elle peut provoquer des démangeaisons et même des brûlures. Elle s’étend généralement au-delà des limites initiales de la blessure qui l’a causée.
- Contracture : c’est le nom que reçoivent les cicatrices provenant de brûlures. Le tissu cicatriciel se contracte en déformant la zone touchée.
Chacun de ces types de cicatrisation dérivant vers différentes formes de cicatrice a une façon d’être abordé sur le plan médical. Vous pouvez consulter un chirurgien ou un dermatologue si vous avez une cicatrice qui vous préoccupe. Le professionnel saura vous dire quelle est la meilleure stratégie à adopter dans votre cas.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Andrades, Patricio, and Sergio Sepúlveda. “Cicatrización normal.” Cirugia Plástica Esencial Santiago: Universidad de Chile (2005).
- Basto, Carlos Valencia. “Cicatrización: proceso de reparación tisular. Aproximaciones terapéuticas.” Investigaciones Andina 12.20 (2010): 85-98.
- Yousef H, Alhajj M, Sharma S. Anatomy, Skin (Integument), Epidermis. [Updated 2019 Jun 12]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2019 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK470464/
- Senet, P. “Fisiología de la cicatrización cutánea.” EMC-Dermatología 42.1 (2008): 1-10.
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.








