Qu'est-ce que la fécondation in vitro ?

Relu et approuvé par le pharmacien Sergio Alonso Castrillejo
La fécondation in vitro consiste à féconder un ovule avec un spermatozoïde en dehors de l’utérus de la mère. Ce processus, que l’on réalise en laboratoire, permet de démarrer une grossesse pour des couples avec des problèmes de fertilité.
Louise Brown, fille de Leslie et John Brown, est la première personne née grâce à la fécondation in vitro (FIV). Cela est arrivé le 25 juillet 1978, à l’Hôpital Général de Oldham, à Manchester (Angleterre).
Depuis ce moment, plus de 8 millions de bébés sont nés dans le monde entier, grâce à cette technique, selon des données compilées par la Société Européenne de Reproduction Humaine et d’Embryologie présentées en 2018.
Le nom de « fécondation in vitro » puise son origine dans les premières épreuves réalisées dans les années 70, quand la fertilisation de l’ovocyte se réalisait en tubes à essais de laboratoire. Pour cette même raison, les premiers enfants conçus grâce à la FIV étaient appelés « bébés-éprouvettes ».
Quand-est ce qu’on utilise la fécondation in vitro ?

La fécondation in vitro est envisagée lorsque d’autres méthodes moins invasives ont échoué.
La FIV s’utilise généralement quand d’autres méthodes de fertilisation moins invasives, comme les traitements hormonaux ou l’insémination artificielle intra-utérine, ne fonctionnent pas. Celle-ci peut être réalisée avec les ovules et le sperme du couple. Ou, on peut utiliser des donneurs si l’un des membres du couple a des problèmes de stérilité.
Les cas d’infertilité les plus communs auquel on peut remédier grâce à la fécondation in vitro sont les suivants :
- Dommages au niveau des trompes de Fallope
Ils rendent difficile la fécondation de l’ovule. S’il y a une obstruction, elle rend impossible pour l’embryon d’aller jusqu’à l’utérus, empêchant la grossesse.
- Problèmes d’ovulation
Il n’y a pas une production suffisante d’ovules.
- Fibromes
Tumeurs dans la paroi de l’utérus qui rendent difficiles l’implantation de l’ovule fécondé.
Le tissu utérin grandit en dehors de l’ovaire.
- Insuffisance ovarienne
Quand les ovaires ne produisent pas les ovules suffisants.
- Problèmes génétiques
Quand l’homme ou la femme a une ou plusieurs maladies congénitales, qu’ils pourraient transmettre à leurs enfants.
- Problèmes de semence
Le total de spermatozoïdes est bas ou a une mobilité réduite.
- Trompes de Fallope ligaturées
Quand la femme est stérile, la fécondation in vitro peut être une façon de concevoir.
- Préservation d’ovules
Si la femme reçoit un traitement qui affecte la fertilité, elle peut conserver ses ovules congelés pour une fécondation in vitro postérieure.
A lire : L’insuffisance ovarienne primaire
Comment réalise-t-on la fécondation in vitro ?
-
Préparation
Avant de commencer une fécondation in vitro, les docteurs doivent réaliser de nombreuses analyses, pour vérifier que la femme et l’homme soit capables de féconder grâce à ce processus.
Ces analyses incluent une détection de maladies, test de qualité du sperme, réserve ovarienne de la femme, preuves de transfert d’embryons, et examens de la cavité utérine.
Une fois que l’examen est positif, la femme suit un traitement pour stimuler les ovules et pour la maturation postérieure des ovocytes.
Après deux semaines à un mois de préparation, on réalisera une échographie vaginale et une analyse de sang pour prouver que le corps et les ovules sont prêts à êtres fertilisés. Puis, à ce moment-là, on administre une injection de l’hormone HCG qui induit la maturation de l’ovule. 36 heures après, on peut commencer le processus.
-
Obtention des ovules
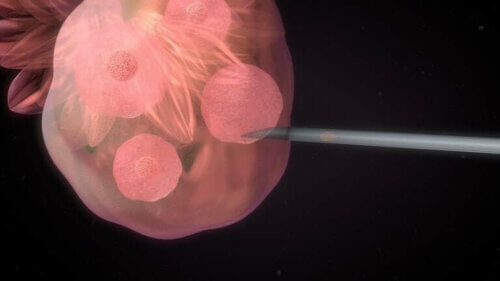
Les ovules sont extrait par le biais d’une ponction pour être, ensuite, mélangés au sperme.
L’extraction de l’ovule est réalisée par le biais d’une ponction effectuée dans une salle d’opération et sous anesthésie. Le processus dure 15 minutes.
Pour l’extraction, on introduit une sonde échographique dans le vagin. Ensuite, on insère une aiguille fine dans le guide échographique jusqu’à arriver aux follicules, puis on aspire les ovules par l’aiguille.
Dans le cas où on ne pourrait effectuer une échographie vaginale, on utilise la laparoscopie, qui est une petite incision proche du nombril, par laquelle on introduit une aiguille qui extraira les ovules.
-
Fécondation
Une fois obtenus les ovules et le sperme de l’homme, commence le processus de fécondation in vitro. Ainsi, la semence est obtenue au préalable par la masturbation. Dans les cas compliqués, ce sera par le biais de l’aspiration testiculaire, qui consiste en l’extraction des spermatozoïdes, directement depuis les testicules grâce à une aiguille.
Avec la FIV, les ovules sont mélangés au sperme de l’homme dans un lieu de culture avec un sérum maternel similaire à celui qu’on rencontre dans les trompes. En outre, un autre processus est l’injection intra citoplasmique, qui consiste à injecter un spermatozoïde directement dans chaque ovule.
Les embryons résultant de la fécondation sont analysés quotidiennement et sélectionnés pour être transférés à l’utérus.
Cela va vous intéresser : Injections contraceptives : que faut-il savoir ?
-
Transfert d’embryons à l’utérus

Les ovules sont mélangés aux spermatozoïdes sur une plaque de culture avant l’implantation.
Entre deux à six jours après la fertilisation, l’embryon est placé dans l’utérus de la femme pour commencer la grossesse. Ce processus est réalisé en introduisant un cathéter par le vagin pour arriver à l’utérus. Ainsi, on y injecte un ou plusieurs embryons. Ce processus est suivi avec des ultra-sons.
Si la fécondation est un succès, l’embryon adhérera aux parois de l’utérus. Le succès de la fécondation peut être déterminé après 11 jours. Ainsi, c’est à partir de ce moment, que l’on suivra un processus de grossesse normal, avec un suivi périodique de la gestation.
Les embryons de bonne qualité non utilisés sont conservés de manière cryogénique, pour pouvoir êtres utilisés postérieurement sans devoir répéter la stimulation ovarienne, si l’on veut une autre grossesse. Les protocoles de conservation d’embryons varient selon les législations de chaque pays.
Possibles complications et risques
Le succès de la fécondation in vitro varie selon de nombreuses conditions. Chez les pays développés, on calcule une moyenne de naissances entre 41 % et 43 % de femmes de moins 40 ans pour chaque processus de FIV. Puis, chez des femmes âgées de plus de 40 ans, on les réduit à 18 %.
La société Américaine de grossesse avertit des risques suivants :
- Possibilités de grossesse multiple causées par la stimulation de la fertilité et l’implantation de nombreux embryons. Cela implique des risques d’accouchement prématuré et un poids très bas des bébés à la naissance.
- Taux d’avortement spontanés légèrement supérieurs à ceux d’une grossesse normale, surtout chez des femmes de plus de 40 ans.
- Infections vaginales, rénales, ou du système urinaire dues à des erreurs pendant la ponction. Ceci n’est pas fréquent mais peut arriver.
- Grossesse extra–utérine, qui est l’implantation de l’ovule en dehors de l’utérus.
En plus de cela, il est possible de voir apparaître des effets secondaires, comme des saignements légers pendant les premiers jours de grossesse, nausées, vomissements ou diarrhées ou encore constipation. Un gynécologue doit les surveiller. Généralement, ils n’impliquent aucun risque.
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







