Qu'est-ce que le syndrome d'Hallopeau ?
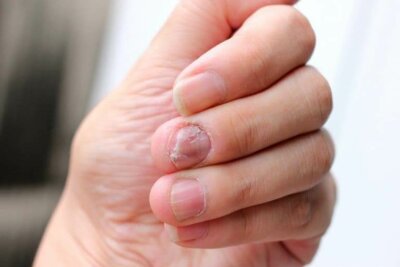
Le syndrome d’Hallopeau est une maladie très rare, bien que certains pensent qu’elle a été sous-diagnostiquée. Cependant, il y a très peu de cas signalés et la plupart d’entre eux concernent des femmes d’âge moyen.
Le nom de syndrome d’Hallopeau rend hommage au médecin français François Henri Hallopeau, qui a apporté une grande contribution à la dermatologie. On lui attribue la description d’une acrodermatite continue, et des contributions importantes dans l’étude de la lèpre, de la tuberculose cutanée, etc.
Le syndrome d’Hallopeau a été signalé pour la première fois en 1888 par Radcliffe Crocker. Cependant, ce n’est qu’en 1890 qu’Hallopeau a décrit plus précisément la maladie, qui a été initialement appelée acrodermatitis continua suppurativa.
Qu’est-ce que le syndrome d’Hallopeau ?
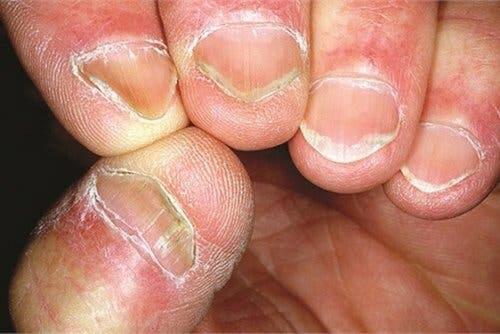
Le syndrome d’Hallopeau est une maladie inflammatoire chronique, qui touche les doigts et les orteils. Elle est également connue sous le nom d’acropustulose, acrodermatite pustulaire, acrodermatite perstans ou dermatite repens.
La principale caractéristique de cette maladie est l’apparition d’éruptions cutanées avec du pus stérile. En principe, elles n’affectent que le bout des doigts, mais ont tendance à se propager progressivement à l’ensemble de la zone locale.
Dans les cas chroniques, et après un certain temps, il est habituel que les éruptions cutanées se traduisent par des lésions invalidantes. Principalement l’atrophie, l’onychodystrophie et l’ostéolyse. Tous ces éléments génèrent des dommages permanents.
Principales caractéristiques du syndrome d’Hallopeau
La maladie commence généralement au bout des doigts. Elle apparaît rarement dans les pieds en premier. La première chose que vous remarquez sont les petites pustules, qui s’assemblent et forment des poches de pus. Ce pus ne contient pas de bactéries, il est donc dit stérile.
Lorsque les pustules se rompent, elles laissent la peau rouge et brillante. De nouvelles pustules naissent dans la région. Lorsqu’elles se forment sous le lit de l’ongle, il est fréquent qu’elles entraînent la perte de plaque ou l’onychodystrophie, une altération importante de la surface de l’ongle.
Les lésions varient en fonction du stade de la maladie. Dans les épisodes aigus, les pustules ont le comportement décrit, avec une tendance à s’étendre vers les zones voisines. Au stade chronique, il est possible qu’il y ait une destruction totale de la matrice de l’ongle, ce qui entraîne la perte de l’ongle, ou anonychie.
De même, la peau s’atrophie gravement. Une inflammation des phalanges ou une ostéite se produit et entraîne une ostéolyse, c’est-à-dire la destruction du tissu osseux. Souvent, cela finit par compromettre les articulations. La maladie peut s’étendre à l’arrière de l’avant-bras ou au pied.
Découvrez : 5 astuces maison faciles pour éliminer les champignons et renforcer les ongles
Causes et diagnostic

La science ne connaît pas les raisons du syndrome d’Hallopeau. Cependant, il existe maintenant un certain consensus sur le fait que le syndrome d’Hallopeau est une forme clinique localisée de psoriasis pustuleux. Ce dernier est une complication grave du psoriasis typique.
On estime que le syndrome d’Hallopeau est une maladie auto-immune, caractérisée par une dysrégulation immunitaire localisée sur la peau. On sait cependant que la plupart des cas se produisent chez des femmes d’âge moyen ayant des antécédents de tabagisme. Il est également fréquent qu’il commence par une infection ou un traumatisme.
Le diagnostic du syndrome d’Hallopeau est à la fois clinique et histopathologique. La première chose à établir est de savoir si les pustules sont stériles. Une culture est généralement effectuée, bien qu’une biopsie soit parfois nécessaire.
Du point de vue histopathologique, la principale caractéristique est la pustule, qui est occupée par des neutrophiles. Il n’y a pas de nécrose épidermique ni de spongiose. Une infiltration lymphohistiocytaire modérée est courante. Elle se situe dans la partie supérieure du derme et présente un œdème focal.
Lire également : Pourquoi les boutons sur les fesses apparaissent-ils ?
Évolution et pronostic
Le syndrome d’Hallopeau peut être très résistant au traitement lorsqu’il atteint la phase chronique. Jusqu’à présent, aucun médicament n’a été conçu qui permette d’obtenir une rémission de longue durée. En fait, les cas sont si rares qu’il n’existe même pas de directives thérapeutiques claires.
La maladie est généralement confinée à la zone d’origine, pendant plusieurs années. Cependant, il est également courant qu’elle progresse vers des zones proches. Dans des cas extrêmement rares, le problème se généralise et touche les muqueuses.
Exceptionnellement, des cas d’amélioration spontanée ont été signalés. Cependant, il est courant d’avoir plusieurs épisodes d’exacerbation, dans lesquels les lésions augmentent sans cause apparente. C’est une maladie chronique et récalcitrante.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Ryan, C., Collins, P., Kirby, B., & Rogers, S. (2009). Treatment of acrodermatitis continua of Hallopeau with adalimumab. British Journal of Dermatology. https://doi.org/10.1111/j.1365-2133.2008.08893.x
- Sehgal, V. N., Verma, P., Sharma, S., Srivastava, G., Aggarwal, A. K., Rasool, F., & Chatterjee, K. (2011). Acrodermatitis continua of Hallopeau: Evolution of treatment options. International Journal of Dermatology. https://doi.org/10.1111/j.1365-4632.2011.04993.x
- Di Costanzo, L., Napolitano, M., Patruno, C., Cantelli, M., & Balato, N. (2014). Acrodermatitis continua of Hallopeau (ACH): Two cases successfully treated with adalimumab. Journal of Dermatological Treatment. https://doi.org/10.3109/09546634.2013.848259
-
García, C., Arellano, J., Vera, V., & Corredoira, Y. (2020). Acrodermatitis continua de hallopeau y artritis psoriática: Reporte de caso. Medwave, 20(08) doi:10.5867/medwave.2020.08.8021
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.








