Ongles noirs : comment les traiter ?

Rédigé et vérifié par le médecin Leonardo Biolatto
Les ongles d’orteil noirs ne sont pas rares. Ils sont plus fréquents chez certaines personnes que chez d’autres. Dans tous les cas, cette situation nous est tous familière. Elle nous amène parfois à l’application de solutions maison qui ne sont pas toujours les bonnes.
Les coureurs connaissent particulièrement bien les ongles d’orteils noirs. Dans la pratique de la course à pied, il est très fréquent que les ongles prennent cette teinte.
Parmi les coureurs, les plus touchés sont les marathoniens et les athlètes des sentiers de montagne. Les premiers en raison des longues distances qu’ils doivent parcourir et les seconds en raison de l’irrégularité du terrain sur lequel ils courent.
Comme nous le verrons plus loin, il existe un facteur de risque chez les coureurs. La répétition des impacts et les irrégularités du terrain qui modifient le pas sont à l’origine de l’hématome sous-unguéal.
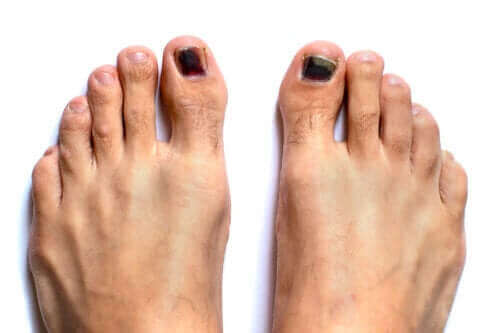
L’hématome sous-unguéal est le nom technique donné en médecine aux ongles noirs des orteils. Il s’agit précisément d’une accumulation de sang située dans le lit de l’ongle.
Il ne s’agit pratiquement jamais d’une affection clinique grave. Ce phénomène ne représente même pas un risque vital urgent lorsque la cause est un mélanome. Cependant, s’il s’accompagne de douleurs intenses, il peut gêner la marche.
Les causes des ongles noirs
Les ongles d’orteil noirs sont principalement causés par de petites blessures répétées. Mais ce n’est pas la seule cause. Voici les situations les plus fréquentes qui provoquent ce phénomène.
Traumatisme continu
C’est la cause principale. Si nos orteils sont traumatisés de façon répétée, avec un rythme constant et pendant une longue période, alors un hématome sous-unguéal peut apparaître. C’est la raison de sa prévalence chez les coureurs. L’explication réside dans le tapotement de l’orteil contre l’intérieur de la chaussure.
Il en résulte un petit hématome léger et indolore ou un grand hématome avec une douleur invalidante. Dans les cas graves, le sang déborde du lit de l’ongle et sort sous ce dernier.
Cela ne se produit pas toujours, mais peut s’accompagner d’une infection de la peau autour de l’ongle. Les signes sont un gonflement et une rougeur autour de l’ongle.
Un fait curieux et frappant, qui est la cause de l’hématome sous-unguéal dû à un traumatisme, est le chevauchement des doigts. Chez les personnes dont les doigts se chevauchent depuis la naissance, la friction est capable de conduire à la production de l’ongle noir.

Accident
Contrairement à un traumatisme continu, l’accident est un événement unique. Par exemple, la chute d’un objet contondant sur le pied. Si la chute touche un ongle, elle peut rompre les vaisseaux sanguins pour produire l’ecchymose.
Lire la suite : Qu’est-ce qu’une ecchymose ?
Champignons
L’infection fongique des pieds la plus courante est connue sous le nom de pied d’athlète. Bien que sa zone de présentation se situe classiquement entre les orteils, elle peut s’étendre jusqu’aux ongles. En plus de changer la couleur de l’ongle en vert et jaune, le champignon devient parfois noir. Une ecchymose ou un simple changement de pigmentation peuvent provoquer cela.
Cancer
La forme la plus grave et la plus dangereuse des ongles noirs est le mélanome sous-unguéal. Il s’agit d’une variété de cancer de la peau qui se développe sur le lit de l’ongle.
Sur le nombre total de mélanomes dont souffrent les humains, la variété sous-unguéale représente environ 5%. Plus de la moitié de ceux qui apparaissent sur la main se trouvent sur le pouce, et près de neuf sur dix de ceux qui apparaissent sur le pied se trouvent également sur le premier orteil.
En savoir plus : Le mélanome est-il le seul cancer de la peau ?
Comment traiter les ongles noirs
Le traitement des ongles d’orteils noirs va des formes simples à des variantes plus complexes. Comme nous l’avons déjà mentionné, il est habituel pour les coureurs de recourir à des méthodes artisanales pour drainer le sang sous l’ongle.
Le drainage est indiqué lorsque l’hématome sous-unguéal est clairement causé par un traumatisme. Si le sang dépasse les limites de l’ongle, une ponction est pratiquée pour donner au sang une voie d’évacuation.

S’il n’y a pas d’accès à travers la peau, le drainage doit se faire par l’ongle. Une voie d’évacuation sera alors créée par la perforation de la partie dure de l’ongle. Il n’est plus possible de le faire chez soi et il faut faire appel à des médecins ou à des podologues.
Si vous ne faites pas de drainage, l’hématome suivra son cours, il détachera l’ongle par pression et ce dernier sera perdu. Un nouvel ongle va commencer à pousser pour le remplacer. Il n’est pas dangereux que cela se produise, seulement qu’il faudra des mois pour achever le processus.
Pour les infections fongiques, il faut utiliser des médicaments antifongiques. Les crèmes pour pieds d’athlètes ne pénètrent pas dans l’ongle, c’est pourquoi les présentations en vernis sont préférables. Si cette première solution échoue, l’option suivante est la médication orale.
Enfin, pour le mélanome sous-unguéal, le traitement de base est chirurgical. L’ongle entier doit être enlevé et la tumeur retirée avec les marges libres pour assurer la guérison. Bien entendu, il s’agit d’une pratique qui ne peut être réalisée que ue par un chirurgien et qui ne doit en aucun cas être effectuée à domicile.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Abellaneda, Cristina, et al. “Pigmentaciones ungueales: diagnóstico dermatoscópico.” Med Cutan Iber Lat Am 39.6 (2011): 247-254.
- Chang, Patricia, et al. “Hematoma friccional subungueal.” Dermatología Cosmética, Médica y Quirúrgica 10.1 (2012): 48-50.
- Grazzini, Marta, et al. “Subungueal pigmented lesions: warning for dermoscopic melanoma diagnosis.” European Journal of Dermatology 21.2 (2011): 286-287.
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







