Le syndrome de Claude Bernard-Horner, qu'est-ce que c'est ?

Le syndrome de Claude Bernard-Horner est un trouble peu habituel, également connu sous le nom de paralysie oculo-sympathique. Ce syndrome affecte les nerfs de l’œil et du visage : la pupille qui se trouve sur le côté du visage affecté se contracte, la paupière tombe et la transpiration diminue sur le côté affecté.
Le syndrome de Claude Bernard-Horner est toujours la conséquence d’une maladie sous-jacente. Les causes les plus communes pouvant expliquer l’apparition de ce syndrome sont les suivantes :
- Accident vasculaire cérébral
- Tumeur ou lésion au niveau de la moelle épinière
- Tumeur cérébrale
Il arrive parfois que la maladie sous-jacente à l’origine de l’apparition de ce syndrome soit introuvable. Dans ce cas-là, il est difficile de trouver une solution, étant donné que pour restaurer la fonction nerveuse normale, il sera nécessaire de traiter la maladie sous-jacente.
Ce syndrome affecte des personnes de tout âge. Et comme nous le disions au début de cet article, ce syndrome est très peu commun.
Le syndrome de Claude Bernard-Horner
Pourquoi ce syndrome apparaît-il ?
Pour comprendre la raison à l’origine de l’apparition de ce syndrome, il faut se centrer sur le fonctionnement de quelques fibres nerveuses, celles liées à la transpiration, aux pupilles et à certains muscles se trouvant autour des yeux.
Ces fibres nerveuses connectent une partie du cerveau, l’hypothalamus, au visage et aux yeux. Tout obstacle présent sur le chemin que parcourent ces fibres donne lieu au syndrome de Claude Bernard-Horner.
Le chemin que parcourent ces fibres nerveuses est véritablement complexe. Du cerveau, elles descendent vers la moelle épinière. De là, elles se dirigent vers le thorax, et elles remontent ensuite vers le cou le long de l’artère carotide. Elles pénètrent ensuite dans le crâne, puis à l’intérieur des yeux.
Les causes sous-jacentes
Les causes pouvant être à l’origine des dommages au niveau de ces fibres nerveuses sont les suivantes :
- Lésion au niveau de l’artère carotide, l’une des principales artères qui arrivent jusqu’au cerveau
- Lésion au niveau des nerfs qui se trouvent à la base du cou, le plexus brachial
- Migraines
- Tumeur, accident vasculaire cérébral ou autres dommages similaires au niveau de l’encéphale ou du tronc cérébral
- Tumeur au niveau de la partie supérieure du poumon
- Sympathectomie (injections ou chirurgies pour interrompre les fibres nerveuses et soulager une douleur déterminée)
Dans certains cas, le syndrome de Claude Bernard-Horner se développe au moment de la naissance. Cette affection peut alors être la conséquence d’un manque de couleur et de pigmentation au niveau de l’iris. Bien que cela concerne très peu de cas, on estime que la forme congénitale de ce syndrome affecte 1 naissance sur 6000.
Il existe quatre formes de ce syndrome en fonction de l’emplacement de la lésion ou de la façon dont elle se produit : syndrome central, pré-ganglionnaire, post-ganglionnaire et congénital.
Cet article peut également vous intéresser : Que dit la couleur de vos yeux sur votre santé ?
Les symptômes du syndrome de Claude Bernard-Horner
Ce syndrome affecte uniquement un côté du visage. Les symptômes les plus fréquents pour identifier ce syndrome sont les suivants :
- Chute de la paupière supérieure
- Légère élévation de la paupière inférieure
- Myosis (pupille continuellement petite)
- Anisocorie (la taille des deux pupilles est légèrement différente)
- Petite dilatation ou dilatation retardée de la pupille sous une faible lumière
- Manque, voire absence, de transpiration sur le côté du visage affecté
Ces symptômes ne se détectent pas toujours facilement. Ils peuvent se développer de manière subtile, ce qui complique le diagnostic du syndrome.
Les symptômes chez les enfants
Si ce syndrome se développe chez les enfants, certains syndromes caractéristiques pourront être observés.
- L’iris de l’œil affecté devient plus clair, notamment chez les enfants âgés de moins d’un an.
- Par ailleurs, le côté du visage affecté ne rougit pas dans des circonstances où observer un rougissement est normal, comme après un effort physique intense, au moment d’une réaction émotionnelle particulière, avec la chaleur…
Cet article peut également vous intéresser : Le syndrome néphrotique chez les enfants : causes et traitement
Diagnostic et traitement du syndrome de Claude Bernard-Horner
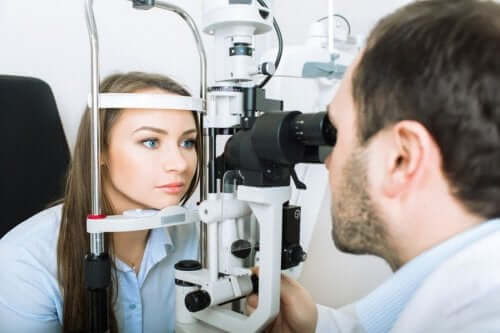
Pour établir le diagnostic du syndrome de Claude Bernard-Horner, les professionnels réalisent un examen ophtalmologique afin d’évaluer certains des symptômes observables du syndrome :
- Changements au niveau de la contraction ou dilatation de la pupille
- Paupière tombante
- Injection conjonctivale
En ce qui concerne le traitement, comme expliqué précédemment, il varie en fonction de la maladie sous-jacente à l’origine de l’apparition du syndrome. Il n’existe donc pas de traitement spécifique pour le syndrome de Claude Bernard-Horner. Le traitement peut seulement être déterminé une fois la maladie sous-jacente identifiée.
Il convient d’ajouter que, de manière générale, la chute de la paupière est légère. Ce symptôme est le plus grand obstacle dans la vie quotidienne des patients qui souffrent de ce syndrome.
Par ailleurs, il n’y a généralement pas de complications. Les complications pouvant se présenter sont étroitement liées à la maladie sous-jacente à l’origine du syndrome ou bien au traitement en cours.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Kong, Y. X., Wright, G., Pesudovs, K., O’Day, J., Wainer, Z., & Weisinger, H. S. (2007). Horner syndrome. Clinical and Experimental Optometry. https://doi.org/10.1111/j.1444-0938.2007.00177.x
- Jeffery, A. R., Ellis, F. J., Repka, M. X., & Buncic, J. R. (1998). Pediatric Horner syndrome. Journal of AAPOS. https://doi.org/10.1016/S1091-8531(98)90008-8
- Rabady, D. Z., Simon, J. W., & Lopasic, N. (2007). Pediatric Horner Syndrome: Etiologies and Roles of Imaging and Urine Studies to Detect Neuroblastoma and Other Responsible Mass Lesions. American Journal of Ophthalmology. https://doi.org/10.1016/j.ajo.2007.06.019
- Almog, Y., Gepstein, R., & Kesler, A. (2010). Diagnostic value of imaging in Horner syndrome in adults. Journal of Neuro-Ophthalmology. https://doi.org/10.1097/WNO.0b013e3181ce1a12
- Trobe, J. D. (2010). Editorial: The evaluation of Horner syndrome. Journal of Neuro-Ophthalmology. https://doi.org/10.1097/WNO.0b013e3181ce8145
- Herrero-Morín, J. D., Calvo Gómez-Rodulfo, A., García López, E., Fernández González, N., García Riaño, L., & Rodríguez García, G. (2009). Síndrome de horner congénito. Anales De Pediatría, 70(3), 306-308. doi:10.1016/j.anpedi.2008.11.024
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







