Maladies dermatologiques dues au stress

Rédigé et vérifié par le chiropracteur Iván Losada
La peau est l’organe le plus étendu de notre organisme et il nous montre ses anomalies à l’œil nu. Dans cet article, nous vous invitons à découvrir les maladies dermatologiques dues au stress.
Contrairement aux autres organes et systèmes, la peau est visible à première vue. Il est donc possible de l’examiner sans l’usage d’appareil et de détecter les changements qui se produisent en elle de manière simple.
Il existe une connexion embryologique entre la peau et le système nerveux qui est encore présente à l’âge adulte. L’élévation des fameuses hormones du stress provoquent une série de modifications d’ordre physiologique. C’est pour cette raison que la peau dévoile un mauvais aspect.
Par ailleurs, les mécanismes du stress s’activent dans l’axe hypothalamus-hypophyse. Ce dernier sécrète un ensemble de substances qui ont pour mission de déclencher la production de cortisol dans les glandes surrénales.
Le rôle du stress dans les maladies dermatologiques

Le stress est un mécanisme de défense que possède notre organisme pour garantir sa survie. Néanmoins, lorsqu’il devient chronique, il entraîne une série d’effets qui affectent tout le corps et produisent des problèmes de peau, comme :
- Perte d’élasticité
- Rides
- Flaccidité
- Peau terne
- Taches
- Certaines maladies dermatologiques plus importantes
Les problèmes de peau produits par le stress chronique sont liés à la circulation du sang. Dans ces situations, l’organisme a besoin d’une réponse rapide pour mettre en place des stratégies de combat, de fuite et de paralysie. Par conséquent, suite aux ordres du cortisol, il redirige le flux sanguin vers les muscles, le coeur, les poumons et le cerveau. Et la grande victime de cette réduction dans le flux sanguin est, entre autres, la peau.
Par ailleurs, le stress affecte négativement le système immunitaire et rend notre peau plus vulnérable aux infections et également aux tumeurs. En effet, les processus de vigilance immunologique sont ralentis ou interrompus.
A lire également : Quels sont les facteurs qui affaiblissent et détruisent notre système immunitaire ?
Le cortisol et les problèmes de peau à cause du stress
Dans les situations de stress, la peau devient pâle et terne, avec un manque de vitalité. Ce manque de flux sanguin est la cause des maladies dermatologiques dues au stress. De plus, le cortisol libère de l’énergie sous forme de sucres qui produisent des métabolites de déchets, appelés radicaux libres.
Ces derniers sont responsables de l’apparition des rides, des lignes d’expression et des boutons. En plus d’amincir la peau et de lui donner un aspect terne.
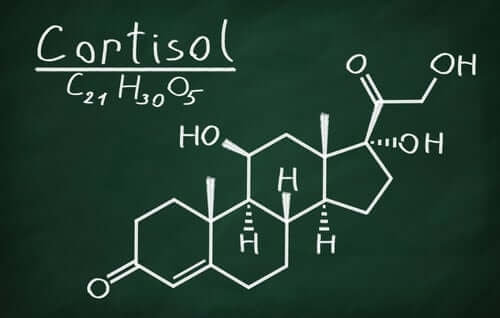
L’un des problèmes de peau résultant du stress est le vieillissement prématuré. Ceci est dû à plusieurs conséquences du cortisol qui s’ajoutent à ce qui précède:
- Le cortisol diminue la production de collagène : il affecte ainsi la souplesse de la peau et favorise l’apparition de rides
- Il réduit la synthèse de la mélatonine (hormone qui régule le sommeil) en empêchant la régénération nocturne des cellules de la peau
Quant aux manifestations émotionnelles qui entraînent des problèmes de peau à cause du stress, nous pouvons mentionner les rides d’expression. On dit que “le visage est le miroir de l’âme”. Par conséquent, les causes émotionnelles du stress se manifestent dans les rides du front et le froncement des sourcils. Ils reflètent notre état d’inquiétude ou de mal-être.
Maladies dermatologiques dues au stress
Il existe un groupe de maladies dermatologiques qui sont directement liées au stress. Voici les plus importantes :
Acné
Bien que les facteurs hormonaux soient décisifs pour l’apparition de l’acné, on accorde de plus en plus d’importance aux facteurs émotionnels. En effet, on a constaté que le soulagement du stress des patients à l’aide de médicaments, de thérapies, de yoga, de méditation et autres, améliore notablement l’acné.
En savoir plus : 6 étapes pour éliminer l’acné durablement
Dermatite atopique
Même si elle peut être causée par des facteurs environnementaux, une déshydratation, des produits irritants, des infections voire même la transpiration, environ 70% des cas sont étroitement liés au stress. En effet, il se produit un cercle vicieux entre le prurit (démangeaisons) et le fait de se gratter. Cela peut devenir obsessionnel et générer une aggravation de la dermatite par surinfection et apparition d’autres complications plus sévères.
Dermatite séborrhéique
Il s’agit d’une maladie directement en lien avec des épisodes de stress. Elle survient dans des moments de grande anxiété des patients à cause d’un changement au travail ou à la maison, un mariage ou un divorce, une maladie ou le décès d’un proche, des examens, etc.
Excoriations
Dans ce cas, le patient se gratte la peau de manière compulsive en générant des cycles de prurit et de démangeaisons qui peuvent durer des années. Ce cadre apparaît généralement chez les jeunes patients. Très fréquent chez les jeunes filles adolescentes qui, soumises à des changements dus au stress hormonal, peuvent produire des lésions graves suite à des démangeaisons répétées.
Ce problème s’améliore souvent lorsque la labilité psychologique est traitée. Toutefois, cela peut durer de nombreuses années en raison d’un diagnostic tardif et de traitements inefficaces.
Alopécie areata
Il s’agit de la perte de cheveux sur des zones très concrètes du cuir chevelu, sous forme de petits cercles comme des pièces de monnaie. Cette maladie possède une prédisposition génétique à l’apparition de facteurs auto-immuns. Mais a aussi été démontrée une forte influence de facteurs émotionnels.
La relation directe entre le stress et les maladies auto-immunes a été prouvée. Il est donc important de souligner que les patients présentant une maladie psychiatrique sont plus susceptibles de souffrir d’alopécie aerata. L’incidence se situe entre 30 et 90% selon les cas.
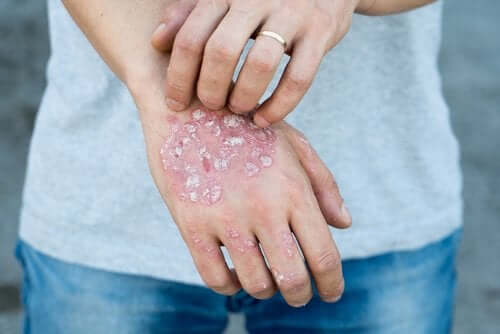
Bien qu’il existe davantage de problèmes de peau dus au stress, nous vous avons présenté ceux que nous considérons comme les plus courants. Pour terminer, voici l’une des maladies dermatologiques les plus liées au stress : le psoriasis.
Le psoriasis, l’une des maladies dermatologiques les plus liées au stress
Le psoriasis se caractérise par l’accélération du cycle vital des cellules, qui meurent avant leur heure. Elles s’accumulent sur la surface de la peau et forment des squames ainsi que des taches rouges et produisent des picotements intenses voire même des douleurs. Il s’agit d’une maladie chronique épisodique. Par ailleurs, elle peut disparaître pendant un moment puis réapparaître lors de circonstances stressantes pour le patient.
La gravité du psoriasis est directement en lien avec les niveaux de stress, d’anxiété et de dépression. Certaines investigations établissent un lien entre l’intensité du prurit et la gravité de la dépression dont souffre le patient.
Toutes les caractéristiques de la personnalité qui rendent un sujet sensible aux influences du stress sont également responsables de l’apparition du psoriasis. Leur relation est donc très évidente. Par conséquent, en améliorant les taux de stress, on améliore généralement l’anxiété, voire la dépression et donc les poussées de psoriasis.
D’autre part, il est juste de mentionner que l’apparition de lésions de psoriasis entraîne un rejet social. Le patient se sent stigmatisé et a tendance à les cacher. Cela entraîne un autre facteur de génération de stress important qui obscurcit le diagnostic.
Enfin, nous n’avons cité que quelques exemples de problèmes de peau résultant du stress. Il est donc utile de gérer correctement le stress et l’angoisse. En effet, en plus de provoquer une dépression, ces états émotionnels affaiblissent notre système immunitaire, devenant indirectement responsables de l’apparition de tumeurs.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Tribó M. Razones de ser y utilidad de la psicodermatologia. Piel 2006; 21:51-3
- Gracia M, Ruiz S. Estrés, calidad de vida y psoriasis: estado actual. Psiquiatr Biol. 2001;08:141-5.
- Castellano Rioja, E. Unidad didáctica V Bloque psicología 2ª parte. Master Deterioro Integridad Cutánea Ulceras y Heridas.
- García Hernández, M.J. y Ruiz Redondo, S. Suicidio y Dermatología. Actas Dermosifiliogr. 1999; 90:411-5
- Grimalt, T.; Cotterill, J.A y cols. Dermatología y Psiquiatría. Historias clínicas comentadas. Madrid. Aula Médica Ediciones 2002: 20-38.
- Romaní J, Chesa D. Psicodermatología en atención primaria. Piel. 2005;20(6):282-9
- Ricardo Alonso O, Rodríguez Sánchez M, Hernández Fernández M, Alonso González M. Aspectos de interés sobre dermatitis atópica, su diagnóstico y tratamiento. Rev.Med.Electrón. 2019; 41( 2 ): 496-507.
- Chen Y, Lyga J. Brain-skin connection: stress, inflammation and skin aging. Inflamm Allergy Drug Targets. 2014;13(3):177-90.
- Gil Díaz M, Boixeda de Miguel J, Truchuelo Díez M, Morais-Cardoso P. Rosácea: revisión y nuevas alternativas terapéuticas. SEMERGEN – Medicina de Familia. 2011;37(2):83-86.
- Gouin JP, Kiecolt-Glaser JK. The impact of psychological stress on wound healing: methods and mechanisms. Immunol Allergy Clin North Am. 2011 Feb;31(1):81-93.
- Silvestre-Salvador J, Serrano-Manzano M, Serra-Baldrich E, Palacios-Martínez D, Gómez-de la Fuente E, Heras-Hitos J et al. Recomendaciones para el manejo de la urticaria en Atención Primaria. Medicina de Familia SEMERGEN. 2020;46(4):270-276.
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







