Péri-implantite : causes, symptômes et prévention

Rédigé et vérifié par la dentiste Vanesa Evangelina Buffa
De nos jours, l’usage d’implants dentaires est l’une des solutions les plus utilisées pour réhabiliter la cavité buccale lorsqu’il manque une ou plusieurs dents. Cependant, bien que cette méthode soit l’une des plus efficaces, esthétiques, durables et sûres, des complications telles que la péri-implantite peuvent se présenter.
Cette affection est l’inflammation pathologique des tissus mous et durs qui entourent l’implant. Elle touche aussi bien la muqueuse que l’os de soutien, ce qui entraîne une destruction progressive de la structure osseuse qui maintient l’implant en place.
Dans cet article, nous détaillons les causes et les symptômes de cette complication. Nous vous expliquons également comment la traiter.
Causes de la péri-implantite
La perte osseuse autour de l’implant a une origine multifactorielle. Il existe deux causes étiologiques principales de la péri-implantite :
- Flore bactérienne : la présence et l’accumulation des bactéries de la bouche sur la surface de l’implant.
- Surcharge occlusale : le stress biomécanique généré lors des mouvements masticatoires peut entraîner des fractures ainsi qu’une résorption de l’os péri-implantatoire. C’est notamment le cas lorsque l’implant a été mal placé et que les forces mécaniques ne sont pas uniformément réparties.
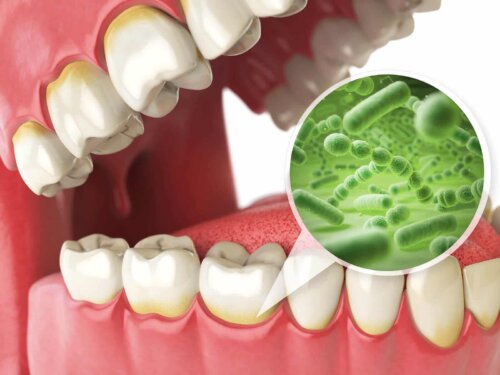
“Les bactéries de la bouche peuvent se loger autour des implants, donnant lieu à des inflammations qui compliquent le traitement.”
Facteurs de risque
Comme nous l’avons mentionné, la péri-implantite est la conséquence de la colonisation bactérienne et de la surcharge occlusale de l’implant. Cependant, il existe d’autres raisons et facteurs qui favorisent l’apparition de cette affection.
Les habitudes du patient, ses conditions génétiques ou la présence d’une pathologie peuvent prédisposer à la péri-implantite. Ce sont des aspects que le dentiste doit prendre en compte avant de poser l’implant. Au préalable, le diagnostic précis ainsi que l’évaluation de l’os et des gencives sont essentiels pour prévenir les complications.
Voici quelques-uns des facteurs de risque de péri-implantite :
- Tabagisme.
- Mauvaise qualité de l’os de support.
- Maladie parodontale et gingivite préalable.
- Maladies systémiques : ostéoporose, certains cancers ou diabète, par exemple.
- Mauvaise hygiène buccale.
- Contamination bactérienne pendant la pose de l’implant.
- Mauvaise répartition des forces occlusales qui causent une surcharge.
- Stress.
Lisez également : Prothèses sur implants dentaires : qu’est-ce que c’est et quels types existe-t-il ?
Quels sont les symptômes de la péri-implantite ?
Les manifestations de la péri-implantite sont très similaires aux symptômes de la maladie parodontale des dents naturelles. En effet, comme nous l’avons dit, il s’agit d’une maladie inflammatoire des tissus qui entourent et soutiennent l’implant.
La plaque bactérienne et le tartre sont présents dans la bouche. L’augmentation de la taille ainsi que la rougeur des muqueuses qui entourent l’implant est caractéristique. Il peut également y avoir un saignement de la zone lors du brossage des dents ou du frottement.
Parfois, il y a aussi un suintement autour de l’implant. Lorsque le dentiste réalise un sondage parodontal qui mesure la distance entre le bord de la gencive et le fond du sillon, la poche est supérieure à 6 millimètres.
D’autre part, la perte du tissu osseux peut être constatée à travers une radiographie. La mobilité de l’implant est un signe de la progression de la péri-implantite. La douleur n’est pas très fréquente, mais certains patients éprouvent une gêne lorsqu’il serrent les dents.
Si l’un de ces symptômes apparaît, il est vital que le patient consulte immédiatement le dentiste. Plus la complication est traitée rapidement, meilleur sera le pronostic.
Toutefois, les contrôles habituels après un implant sont aussi importants. Souvent, la maladie passe inaperçue pour le patient.
Comment diagnostiquer la péri-implantite ?
Comme nous l’avons précisé, les visites régulières chez le dentiste sont nécessaires pour évaluer les tissus qui entourent l’implant ainsi que les niveaux de plaque bactérienne dans la bouche. Par conséquent, si une péri-implantite survient, il est possible de freiner son avancée.
Le diagnostic de la pathologie se base sur la détection des altérations qui apparaissent dans les tissus mous et dans l’os qui entoure l’implant. L’examen clinique et la mesure de la profondeur du sondage permettent d’évaluer la présence de poches, l’inflammation gingivale, un saignement ou une suppuration en cas de mobilité de l’implant.
Les radiographies sont également nécessaires. Elles permettent d’analyser la densité osseuse et de déterminer s’il y a une réabsorption autour de l’implant.
Découvrez aussi : L’orthodontie infantile : tout ce que vous devez savoir
Options de traitement pour la péri-implantite
Les traitements visent à maîtriser l’infection afin de stopper les dommages et la perte osseuse. Selon la gravité de la situation, le dentiste choisira l’alternative thérapeutique la plus indiquée.
Pour traiter l’infection, on utilise des antibiotiques. Ils peuvent être administrés par voie orale, ou de manière locale, en plaçant des dispositifs qui les libèrent à l’intérieur de la bouche.
Par ailleurs, un traitement appelé débridement ou détartrage sous-gingival est réalisé. Il consiste à séparer le tissu gingival par des méthodes manuelles pour éliminer l’inflammation et favoriser la guérison.
Lorsque la péri-implantite a provoqué une destruction osseuse importante, un traitement chirurgical est nécessaire. Il existe différentes techniques qui sont généralement combinées pour répondre aux besoins de chaque cas :
- Chirurgie d’accès : elle consiste à ouvrir un lambeau pour éliminer le tissu endommagé, nettoyer et désinfecter la surface de l’implant.
- Chirurgie de résection : en plus des mesures précédentes, les caractéristiques de l’os et du tissu mou sont modifiées pour prévenir la formation de nouvelles poches.
- Procédures régénératives : elles consistent à placer des greffons ou des membranes de protection pour restaurer l’os perdu.
Les ajustements de la partie prothétique de l’implant font également partie du traitement. Cela évite la surcharge occlusale.
De plus, le patient doit améliorer ses habitudes d’hygiène. Le dentiste donnera des instructions sur les mesures nécessaires pour contrôler l’hygiène de la bouche. Il peut prescrire des bains de bouche avec des antiseptiques tels que le gluconate de chlorhexidine, pour diminuer la prolifération bactérienne.

“Seul un professionnel peut traiter la péri-implantite et choisir la technique la plus adéquate selon le cas.”
Le soin de l’implant est fondamental
Il existe certains facteurs responsables de la péri-implantite qui ne peuvent être contrôlés. Le soin de l’implant après sa pose est donc indispensable pour éviter le risque de complications.
L’hygiène de la bouche est essentielle. Se brosser les dents au moins trois fois par jour après chaque repas évite l’accumulation de bactéries qui peuvent entraîner des complications.
Il faut également être attentif aux zones les plus inaccessibles dans la bouche. Pour cela, il est judicieux de compléter l’hygiène buccale avec du fil dentaire, un hydropulseur et des bains de bouche.
Par ailleurs, éviter le tabac est fondamental pour réduire le risque de péri-implantite. Cette habitude est généralement liée à l’inflammation des muqueuses et la perte de l’os.
En cas de bruxisme et d’apprêtement des dents dû au stress, leur traitement ainsi que l’usage d’une plaque de relaxation sont nécessaires pour éviter la surcharge occlusale sur les implants. Enfin, les contrôles réguliers chez le dentiste sont aussi importants pour détecter à temps les complications. Ainsi, leur pronostic sera meilleur.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Schwarz, Frank, et al. “Peri‐implantitis.” Journal of clinical periodontology 45 (2018): S246-S266.
- Ferreira, Sérgio Diniz, et al. “Periodontitis as a risk factor for peri-implantitis: Systematic review and meta-analysis of observational studies.” Journal of dentistry 79 (2018): 1-10.
- Pérez Arenas, Diana Valentina, and Jazbleydi Pérez Avendaño. “Características microbiológicas de la periimplantitis y la periodontitis.” Medisan 24.5 (2020): 982-1003.
- Solano Mendoza, P., A. Ortiz-Vigón, and A. Bascones Martínez. “Concepto actual de la patogénesis de la periimplantitis y el papel que ocupan las bacterias.” Avances en Periodoncia e Implantología Oral 29.1 (2017): 31-42.
- Oteo Morilla, S., and A. Bascones Martínez. “Influencia de las diferentes superficies de implantes en la periimplantitis.” Avances en periodoncia e implantología oral 29.2 (2017): 59-66.
- Berglundh, Tord, et al. “Peri‐implantitis and its prevention.” Clinical oral implants research 30.2 (2019): 150-155.
- Khoury, Fouad, et al. “Surgical treatment of peri‐implantitis–Consensus report of working group 4.” International dental journal 69 (2019): 18-22.
- Manzanares, N., et al. “Tratamiento en un caso de periimplantitis: antibioterapia, abordaje quirúrgico y uso de biomateriales.” Revista española odontoestomatológica de implantes 14.4 (2006): 219-228.
- Berro, Mariela, et al. “Tratamiento quirúrgico de periimplantitis.” I Jornadas Internacionales de Implantología Oral y Periodoncia (La Plata, 8 de junio de 2019). 2019.
- Pasqualini, Marco, et al. “Una evidencia clinica del rol del trauma oclusal en la etiologia de la periimplantitis.” Maxillaris 20.219 (2018).
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







