Nutrition et hydratation artificielle : bénéfices et risques

Rédigé et vérifié par la nutritionniste Maria Patricia Pinero Corredor
Dans des conditions normales, pour obtenir des nutriments et des liquides, nous le faisons par voie orale. Cependant, quand un problème médical empêche une ingestion habituelle, on choisit d’autres moyens pour les obtenir. Dans ce cas, nous parlons de la nutrition et hydratation artificielle, qui remplace la nourriture comme source de nutriments.
Elle fonctionne plus particulièrement pour de nombreux types de patients, comme ceux qui sont atteints de problèmes médicaux temporaires et qui ont perdu des liquides à travers les vomissements, la transpiration ou la diarrhée. Par ailleurs, elle est indiquée pour les personnes avec des maladies avancées qui mettent la vie en danger. Quels sont ses bénéfices et ses risques ? Nous allons vous l’expliquer dans cet article.
Qu’est-ce que la nutrition et hydratation artificielle ?
Comme l’explique la docteure Diana Ramos, presque 60 % de notre corps est composé d’eau. C’est dans une grande partie de cette eau que se dissolvent et se transportent les différents nutriments qui ont des fonctions spécifiques dans l’organisme. Ainsi, la consommation quotidienne d’aliments et de boissons est déterminante pour maintenir le corps en bonne santé.
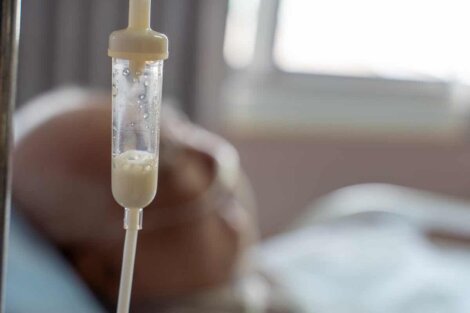
La nutrition et hydratation artificielle est une intervention qui fournit tout ce dont le corps a besoin mais par des moyens différents de ceux utilisés habituellement. Il s’agit d’un soutien nutritionnel qui n’exige pas que le patient mâche ou avale. Au lieu de cela, on utilise des sondes ou des tubes qui vont de la bouche à l’appareil digestif ou des cathéters qui vont directement dans les veines.
Le portail MedlinePlus explique que ce type de nutrition est pour les personnes qui ne reçoivent pas suffisamment de nutriments ou de liquides à travers les repas habituels. Il peut y avoir une dénutrition sévère, des difficultés à déglutir, des problèmes d’appétit ou une mauvaise absorption des nutriments dans l’appareil digestif.
La nutrition et l’hydratation artificielle assurent l’ingestion optimale de nutriments chez les patients qui ne peuvent pas ingérer de nourriture de façon habituelle.
Ceci peut vous intéresser : 5 nutriments essentiels pour garder votre cerveau actif et en bonne santé
Types de nutrition et hydratation artificielle
Les types de nutrition et hydratation artificielle sont divisés en deux catégories principales, entérale et parentérale. Nous allons dès maintenant vous parler de leurs caractéristiques.
Nutrition entérale
La nutrition entérale est une technique de support nutritionnel qui consiste à administrer directement les nutriments dans le tractus gastro-intestinal à travers une sonde. Elle est indiquée dans les cas où la personne requiert un soutien nutritionnel individualisé et n’ingère pas les nutriments nécessaires pour couvrir ses besoins.
En général, elle s’applique dans les cas suivants :
- Prématurés.
- Brûlés.
- Personnes souffrant de malnutrition.
- Patients qui ne peuvent pas déglutir.
- Altérations hémodynamiques comme les cardiopathies.
Selon la voie d’administration de la formule que l’on va appliquer ainsi que ses objectifs, on peut envisager les formes de nutrition entérale qui suivent :
- Sonde nasogastrique : on l’utilise quand la nutrition entérale est de courte durée. On insère une sonde nasogastrique ou un tube à travers le nez et on la fait descendre par la gorge jusqu’à l’estomac. Si l’estomac ne la tolère pas, elle peut aller jusqu’à l’intestin grêle.
- Gastrostomie : on s’en sert quand le programme de nutrition doit durer plus de 4 semaines. Dans ce cas, on insère un tube à travers un procédé chirurgical, directement dans l’estomac. La plus commune est la gastrostomie endoscopique percutanée ou sonde PEG.
- Jéjunostomie : elle suit le même schéma que la gastrostomie, sauf que la sonde ou le tube va directement jusqu’à l’intestin grêle ou jéjunum.
Nutrition parentérale
La nutrition parentérale est celle qui administre des nutriments ou des liquides à travers un cathéter ou un tout petit tube qui se place dans une veine du corps.
Le cathéter peut se placer dans une voie périphérique dans la partie inférieure du bras ou une voie centrale plus proche du cœur. On peut en retrouver deux types :
- Nutrition parentérale totale ou TPN : quand elle constitue le seul apport de nutriments.
- Nutrition parentérale partielle : quand elle ne fournit qu’un complément à l’apport réalisé par voie entérale.
En général, elle est indiquée pour prévenir ou corriger les effets adverses de la malnutrition chez des patients qui ne sont pas capables d’obtenir des apports suffisants par voie orale ou entérale pendant une période supérieure à 5 ou 7 jours.
Elle ne doit pas s’instaurer pendant des périodes inférieures à une semaine et doit rester en place jusqu’à ce que l’on parvienne à une transition adéquate vers l’alimentation entérale.
Qu’administre-t-on à une personne à travers la nutrition et hydratation artificielle ?
Les nutriments et les liquides que l’on administre dépendent du type de procédé et, surtout, des besoins et conditions de chaque patient.
- Sondes d’alimentation entérale : elles peuvent administrer de l’eau, des liquides, un régime ou des formules liquides spéciales et des aliments sous forme de purée.
- Nutrition parentérale : les nutriments que l’on administre doivent être très simples car ils vont directement dans le sang. Ils doivent produire de l’énergie et maintenir le poids. On recommande ici des liquides, des électrolytes, des acides aminés comme la taurine et la cystéine, des glucides comme le glucose, des acides gras, des minéraux et des vitamines.
- Fluides parentéraux : il s’agit d’une solution d’eau avec du sel et du sucre. On peut y rajouter d’autres substances comme des minéraux.

Le type de nutrition et d’hydratation artificielle requise par le patient varie selon sa maladie.
Quels sont les risques de la nutrition et hydratation artificielle
Les risques varient également selon la méthode d’administration, c’est-à-dire par voie entérale ou parentérale.
Sonde naso-gastrique
Une sonde nasogastrique peut provoquer une asphyxie et une gêne pendant qu’on la place ou après. De la même façon, lorsqu’on l’introduit, elle peut dévier vers la trachée, ce qui provoque une pneumonie.
Le tube peut causer des érosions, des abrasions et une perforation des conduits nasaux, de l’œsophage et de l’estomac. On peut voir des saignements aigus ou chroniques se présenter. Parfois, on a besoin d’attacher le tube pour éviter qu’il ne ressorte. Enfin, il peut provoquer une angoisse psychique, une augmentation de l’agitation et de l’anxiété.
Sonde de gastrostomie
Les sondes de gastrostomie nécessitent une anesthésie pour leur placement et, par conséquent, les risques sont associés à l’anesthésie. Il peut y avoir une infection de la paroi abdominale et une péritonite. Il est également possible qu’elle cause une hémorragie gastro-intestinale, une obstruction ou une perforation de l’intestin. Par ailleurs, il y a un risque de diarrhée à cause de la formule et de pneumonie à cause de l’aspiration.
Nutrition parentérale
Les cathéters utilisés dans la nutrition parentérale totale peuvent causer une infection ou même une septicémie. Il est aussi possible que le poumon se perfore au moment d’insérer le cathéter. Enfin, des caillots peuvent voyager vers le cerveau ou les poumons, ce qui met en danger la vie du patient.
D’autres manifestations cliniques sont les irrégularités des battements du cœur et les altérations des électrolytes, comme les faibles niveaux de potassium et de sodium. Le sucre dans le sang peut atteindre des niveaux très bas.
Poursuivez votre lecture : 6 nutriments nécessaires après 40 ans
Liquides intraveineux
On peut voir se produire une infection localisée ou une infection de la peau qui peut se disséminer. La thrombophlébite ou caillot dans la veine avec gonflement et mal-être est un autre type de complication qui se présente assez fréquemment. Il est possible que la surcharge de liquides provoque un gonflement des jambes, des bras et du corps. Les faibles niveaux de sodium ou de potassium sont communs.
Que faut-il retenir ?
La nutrition et hydratation artificielle est une approche médicale avec des effets bénéfiques pour le patient qui en a besoin. Néanmoins, la décision pour son utilisation doit se baser sur une prescription médicale car elle a beaucoup d’effets secondaires et de complications associées.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Santos Mazo, F. Gómez Peralta, C. Lacasa Arregui, C. Silva Froján. Indicaciones y contraindicaciones de la nutrición enteral y parenteral. Medicine – Programa de Formación Médica Continuada Acreditado. 2004, Volume 9, Issue 19, Pages 1232-1236.
- Ramos, D. Cambios hidroelectrolíticos con el ejercicio: el porqué de la hidratación. Universidad del Rosario. Facultad de Rehabilitación y desarrollo humano. Editorial Universidad del Rosario. Primera edición. 2007. Disponible en: epository.urosario.edu.co/bitstream/handle/10336/3669/HIDROELECTRICOS.pdf?sequence=4
- Asociación Española de Pediatría. José Manuel Moreno Villares, Carolina Gutiérrez Junquera. Nutrición parenteral. Hospital Universitario 12 de octubre. Madrid. Disponible en: https://www.aeped.es/sites/default/files/documentos/parenteral.pdf
-
Vudayagiri L, Hoilat GJ, Gemma R. Percutaneous Endoscopic Gastrostomy Tube. [Updated 2021 Feb 9]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK535371/
- Valero Zanuy M.ª A., Álvarez Nido R., García Rodríguez P., Sánchez González R., Moreno Villares J. M., León Sanz M.. ¿Se considera la hidratación y la nutrición artificial como un cuidado paliativo?. Nutr. Hosp. [Internet]. 2006 Dic [citado 2021 Mayo 17] ; 21( 6 ): 680-685. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112006000900008&lng=es
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.







