Qu'est-ce qu'un purpura avec thrombocytopénie ? La maladie de Julia Roberts


Rédigé et vérifié par le médecin Leonardo Biolatto
Depuis plusieurs années, nous entendons parler de la maladie rare dont souffre Julia Roberts. Selon les témoignages de son entourage et les déclarations de l’actrice elle-même, il s’agit du purpura thrombocytopénique idiopathique (PTI).
Cette maladie sanguine et auto-immune n’est pas très fréquente. Elle est devenue pertinente depuis 2020, car elle a été associée à un effet indésirable de certains vaccins.
La maladie de Julia Roberts n’a pas été déclenchée par un vaccin particulier. Et lorsqu’on se réfère au PTI pour d’autres raisons, l’histoire de l’actrice revient généralement.
Qu’est-ce que le purpura ?
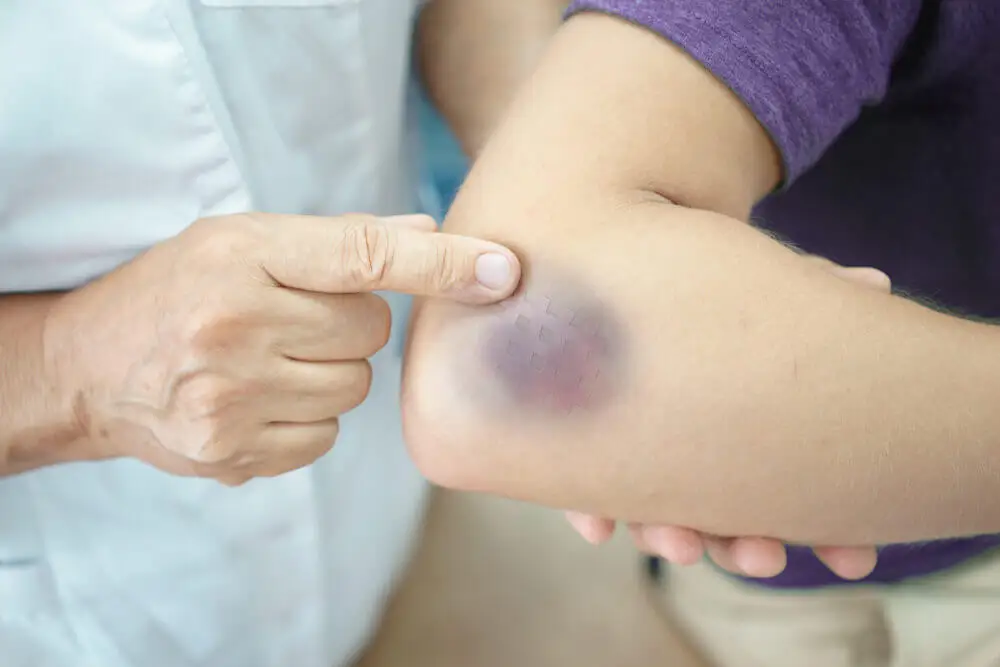
En médecine, on parle de purpura lorsqu’il y a une ecchymose sur la peau ou les muqueuses qui mesure entre 4 mm et 10 mm. En d’autres termes, le terme est utilisé pour décrire une tache violacée formée par l’écoulement de sang de l’intérieur des vaisseaux vers la peau.
Ces taches peuvent être multiples ou apparaître une à la fois. De plus, selon la taille, la dénomination change. Lorsqu’elles mesurent moins de 4 mm, on parle de pétéchies. Si elles mesurent plus 10 mm, on parle d’ecchymoses.
Sur la base de cette définition, les maladies provoquant des hématomes entre 4 et 10 mm ont ensuite été classées. Toutes les taches jusqu’à 1 cm ont été incluses.
Ainsi,les différentes tableaux cliniques sont les suivants :
- Purpura thrombocytopénique idiopathique : c’est la maladie dont souffre Julia Roberts. Certains auteurs ont proposé de changer son nom et de l’appeler thrombocytopénie immunitaire. Nous en parlons plus en détail plus loin dans cet article.
- Purpura thrombocytopénique thrombotique : le mécanisme de cette maladie est complexe et peut être fatal. Les plaquettes dans le sang ont tendance à s’agglutiner pour former des caillots. Elles sont capables de se déplacer vers les organes vitaux, provoquant des crises cardiaques ou des accidents vasculaires cérébraux.
- Purpura fulminant : c’est la forme typique du nouveau-né. Il y a un manque de protéines nécessaires pour contrôler la coagulation, des thrombi se forment alors, lesquels peuvent obstruer la circulation.
- Purpura sénile : c’est la présentation clinique des personnes âgées. Il arrive que les petits vaisseaux sanguins deviennent plus fragiles en vieillissant et transsudent le sang, formant des ecchymoses visibles.
Qu’est-ce que la thrombocytopénie ?
Le terme thrombocytopénie décrit la situation dans laquelle une personne a moins de plaquettes que ce qui est considéré comme normal. En général, entre 150 000 et 400 000 plaquettes par microlitre de sang est sain.
Lorsqu’un patient a un nombre de plaquettes inférieur à 150 000 en laboratoire, une thrombocytopénie est alors diagnostiquée. Les causes sont multiples et cette situation n’est pas une maladie en soi, mais un symptôme. Cela signifie qu’il faut rechercher la source du problème.
La maladie de Julia Roberts, le PTI, est souvent suspectée par accident lorsque sur un test de laboratoire figurent moins de 150 000 plaquettes. Les autres causes courantes de thrombocytopénie sont l’empoisonnement aux métaux lourds, l’alcoolisme, la grossesse et le cancer.
Qu’est-ce que le purpura thrombocytopénique idiopathique ?
Dans le PTI dont souffre Julia Roberts, il y a une altération du système immunitaire. Les anticorps, qui sont censés nous défendre des agents extérieurs, commencent à attaquer nos propres plaquettes. Celles-ci sont ensuite détruits et leur concentration dans le sang est alors réduite.
Avec moins de plaquettes, le corps ne peut pas coaguler le sang comme il le devrait. Par conséquent, les ecchymoses ou les hématomes sur la peau avec une friction minimale ou un traumatisme mineur deviennent fréquents.
On ne sait pas encore à quoi est dû le PTI. Certains cas sont apparus suite à l’ingestion d’antibiotiques, d’autres, suite à un vaccin, et encore d’autres, suite à une infection virale (hépatite) et bactérienne (Helicobacter pylori).
Les symptômes
Bien que le purpura et les ecchymoses soient la principale manifestation du PTI, ce n’est pas le seul signe. Lorsque des saignements surviennent au niveau de la peau et des muqueuses, il est possible de trouver d’autres manifestations.
Les femmes en âge de procréer sont souvent les plus touchées, les règles abondantes sont donc un autre symptôme possible. En effet, le corps est incapable de limiter les saignements menstruels.
Du sang peut également apparaître dans les selles ou l’urine. Si la quantité n’est pas importante, cette présence passe parfois inaperçue, jusqu’à ce qu’une analyse de sang au niveau des selles ou une hématurie (pour l’urine) soit effectuée.
Enfin, le PTI peut être suspecté, notamment chez l’enfant, lorsqu’il y a des saignements de nez qui ne s’atténuent pas rapidement. Malgré les mesures prises pour arrêter le saignement, les parents peuvent remarquer que la quantité de sang est trop importante et que la coagulation prend du temps,
Y-a-il un traitement ?
Le purpura thrombocytopénique idiopathique est confirmé par des tests sanguins. En plus de vérifier la réduction des plaquettes, le médecin peut prescrire des tests d’anticorps pour détecter ceux qui pourraient être impliqués dans la maladie auto-immune.
Cependant, si la maladie est diagnostiquée comme aiguë, on s’attend à ce qu’elle se résolve en 6 mois maximum. Il s’agit de patients qui n’auront pas besoin de traitement, à l’exception d’un suivi et d’examens réguliers.
Les affections chroniques, qui durent au-delà de 6 mois, sont parfois traitées activement, alors que dans de nombreux autres cas, l’attente est privilégiée. En d’autres termes, les taux de plaquettes sont contrôlés, afin qu’ils restent dans des plages de sécurité, sans prescription de médicaments.
La présence d’anémie, de saignements abondants qui compliquent la vie quotidienne ou le risque de développer des crises cardiaques ou des accidents vasculaires cérébraux, justifient la mise en route de corticoïdes. La prednisone et la dexaméthasone sont les plus choisies. En parallèle, des anticorps monoclonaux (rituximab) ou des stimulateurs de la formation plaquettaire (romiplostim) peuvent être ajoutés.
La transfusion de plaquettes est réservée aux patients dont le nombre de plaquettes est très bas et qui ne répondent pas aux médicaments. L‘ablation de la rate ou splénectomie est également réservée aux cas pour lesquels les mesures les plus élémentaires ne fonctionnent pas.
Qu’est-ce qui attend Julia Roberts ?
Le pronostic du PTI est bon chez la plupart des patients. Cette maladie dont souffre Julia Roberts n’évolue généralement pas de manière torpide au fil des décennies, sauf cas particuliers.
L’actrice devra probablement simplement passer des tests de numération plaquettaire réguliers. Elle devra également peut-être prendre des médicaments.
Avec les précautions appropriées, les patients qui souffrent du PTI peuvent mener une vie normale, assister à des événements et travailler. Il faut faire preuve d’une grande prudence avec le sport, afin d’éviter les traumatismes pouvant générer de grosses contusions. Dans tous les cas, l’exercice physique n’est pas interdit.
Pour l’instant, Julia Roberts est toujours active. Cette année, elle joue dans le film Journey to Paradise et dans la série Gaslit.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Aljarad, Sara, et al. “The impact of helicobacter pylori eradication on platelet counts of adult patients with idiopathic thrombocytopenic purpura.” BMC hematology 18.1 (2018): 1-8.
- ACUÑA, HUMBERTO PÉREZ. “Las púrpuras.” Revista Cubana de Medicina 10.3 (2019).
- Alvarado-Ibarra, Martha, et al. “Trombocitopenia inmunitaria primaria. Consenso 2016 por hematólogos del ISSSTE.” Revista de Hematología 17.4 (2016): 268-286.
- Castellano, María Eva Mingot, et al. “Recomendaciones para el abordaje clínico de pacientes con púrpura trombocitopénica trombótica.” Medicina Clínica 158.12 (2022): 630-e1.
- Castro, Guillermo, et al. “Esplenectomía laparoscópica en pacientes con púrpura trombocitopénica idiopática. Primera experiencia en el Hospital Regional de Arica.” Revista chilena de cirugía 69.3 (2017): 230-233.
- El Choueiry, E., G. Costa, and J. Bergounioux. “Púrpura fulminante.” EMC-Pediatría 56.2 (2021): 1-5.
- Espinoza-Valdespino, Laura, et al. “Generalidades en el tratamiento de la púrpura trombocitopénica inmune.” El Residente 11.1 (2016): 28-35.
- Onisâi, Minodora, et al. “Idiopathic thrombocytopenic purpura (ITP)–new era for an old disease.” Romanian Journal of Internal Medicine 57.4 (2019): 273-283.
- Ruiz Gil, Wilson. “Diagnóstico y tratamiento de la púrpura trombocitopénica inmunológica.” Revista Medica Herediana 26.4 (2015): 246-255.
- Silva, Camila L., and Allyne Cristina Grando. “Complications of idiopathic thrombocytopenic purpura in pregnancy: a review of literature.” Jornal Brasileiro de Patologia e Medicina Laboratorial 57 (2021).
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.








