Qu'est-ce que le syndrome du membre fantôme ?

Rédigé et vérifié par le médecin Leonardo Biolatto
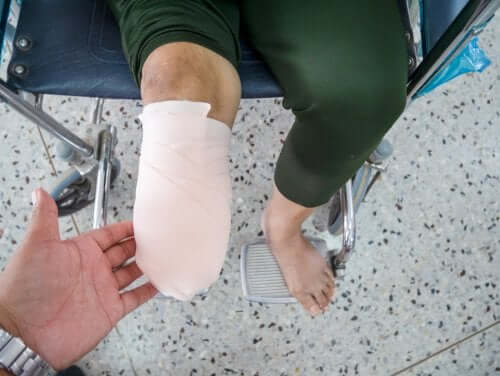
Le syndrome du membre fantôme se manifeste lorsqu’une personne souffre d’une amputation et, malgré cela, continue à avoir des sensations à cet endroit. Bien que le membre amputé n’existe pas, pour le cerveau cette partie du corps est toujours présente.
Les sensations référées à l’endroit où se trouvait le membre sont la douleur, les démangeaisons, la chaleur et la pression. Toutes ces sensations peuvent survenir ensemble ou une seule à la fois. Le modèle de présentation n’est pas toujours le même.
Par ailleurs, le syndrome du membre fantôme fut décrit par le médecin Silas Weir Mitchel. Ce professionnel s’occupait des soldats de la guerre civile américaine dont beaucoup étaient amputés à cause des vicissitudes de la guerre. Parmi eux, il a pu observer fréquemment les symptômes du membre fantôme.
Les sensations sont si fréquentes qu’on estime qu’environ 85 % des personnes amputées en souffrent. Au fil du temps, elles deviennent moins évidentes. Cependant, elles peuvent durer des décennies après l’amputation.
Formes de présentation du syndrome du membre fantôme
Le syndrome du membre fantôme peut se manifester sous trois formes cliniques :
1. Douleur du membre résiduel
Lorsqu’un membre est amputé, il reste un moignon. Ce moignon dispose de terminaisons nerveuses et peut produire une douleur qui simule dans le cerveau l’emplacement de la partie du membre qui n’est plus là. D’autre part, du liquide inflammatoire ou du sang peuvent s’accumuler dans les moignons et contribuer au processus douloureux.
2. Sensation du membre fantôme
Dès que l’amputation est effectuée, durant le mois qui suit, presque toutes les personnes amputées perçoivent le membre comme s’il était là. Il s’agit d’une sensation, et non d’une douleur.
Découvrez également : 14 étapes pour une amputation supracondylienne
3. Douleur du membre fantôme
C’est la forme clinique la plus gênante et la plus difficile à traiter. En plus de la douleur référée à un espace physique qui n’existe plus, il peut y avoir une sensation de démangeaison ou de chaleur. Cette douleur est assez persistante dans le temps et des débats scientifiques existent encore à propos de sa véritable origine. Est-elle due aux nerfs périphériques ou au cerveau ?
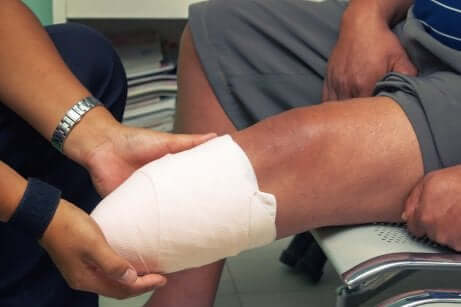
“Le syndrome du membre fantôme survient lorsqu’une personne subit une amputation. En général, il regroupe un ensemble de sensations à l’endroit où se trouvait le membre amputé.”
Quelles sont les causes de ce syndrome ?
Le syndrome du membre fantôme se fonde sur la représentation que le cerveau se fait du corps. Pour fonctionner au quotidien, notre cerveau élabore un schéma corporel de ce à quoi nous ressemblons extérieurement.
Lorsqu’un membre est amputé, la structure corporelle assimilée avant l’amputation persiste dans le cerveau. Pour cet organe, les membres sont encore à la même place jusqu’à ce qu’il élabore un nouveau schéma mental.
L’élaboration du nouveau schéma est lente et les signaux sont confus pour les neurones. Toutes les nouvelles informations sensorielles submergent le cerveau qui doit réapprendre dans quel corps il se trouve.
D’un point de vue neurologique, nous parlons de la mémoire somatosensorielle. Cette mémoire du système nerveux s’alimente, dès notre conception, par les sensations que nous percevons.
Autrement dit, les expériences douloureuses, qui nous serrent, nous apportent de la chaleur, du froid ou qui causent des démangeaisons, aident le corps à sentir et percevoir.
Symptômes du syndrome du membre fantôme
Les signes de la présence du syndrome du membre fantôme sont rapportés par le patient. Le médecin parvient au diagnostic grâce aux sensations référées du patient sur le membre amputé. Parmi les symptômes les plus communs, nous trouvons généralement :
- Douleur.
- Démangeaisons.
- Températures extrêmes de froid et de chaud.
- Sensation que le membre inexistant réalise une certaine action, comme bouger les doigts ou prendre une position particulière.
- Invagination : sensation que le membre manquant se raccourcit.
Lisez aussi : Syndrome de la peau ébouillantée : causes et symptômes
Traitements possibles
Il existe deux façons d’aborder le syndrome du membre fantôme. En général, les deux approches doivent être combinées. L’une est pharmacologique et l’autre est l’usage de thérapies et de techniques.
L’approche pharmacologique fait appel aux analgésiques et aux coadjuvants. Des antidépresseurs, neuroleptiques et régulateurs de la transmission neuronale sont donc utilisés, avec une efficacité différente.
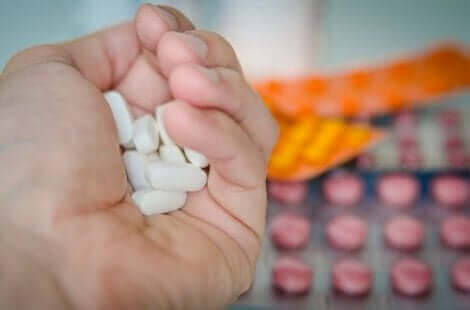
“L’usage d’analgésiques est une option de traitement pour le syndrome du membre fantôme. Mais elle n’est pas totalement efficace.”
Quant aux thérapies non pharmacologiques, on utilise la kinésithérapie, la stimulation électrique, la thérapie miroir pour les neurones, le miroir du système nerveux et même une chirurgie cérébrale. Dans tous les cas, il n’existe pas de techniques qui se soit avérée entièrement efficace pour apaiser les symptômes.
Des études scientifiques suggèrent qu’une gestion correcte de la douleur post-opératoire à l’amputation aiderait. De même, l’utilisation d’une anesthésie locale continue préopératoire au moment de la chirurgie est envisagée.
Cette approche n’est pas facile, mais les recherches se poursuivent. Enfin, les avancées réalisées dans la connaissances des causes ainsi que la physiopathologie du cerveau ont permis de progresser dans la découverte de l’origine du syndrome du membre fantôme.
Toutes les sources citées ont été examinées en profondeur par notre équipe pour garantir leur qualité, leur fiabilité, leur actualité et leur validité. La bibliographie de cet article a été considérée comme fiable et précise sur le plan académique ou scientifique
- Bang MS, Jung SH. Phantom limb pain. In: Frontera WR, Silver JK, Rizzo TD, eds. Essentials of Physical Medicine and Rehabilitation. 3rd ed. Philadelphia, PA: Elsevier Saunders; 2015:chap 107.
- V.S. Ramachadran, D. Roger-Ramachadran, S. Cobb. Touching the phantom limb. Nature, 377 (1995), pp. 489-490.
- B. Subedi, G.T. Grossberg. Phantom limb pain: mechanisms and treatment approaches. Pain Res Treat, 2011 (2011), pp. 864605.
- Srivastava D. Chronic post-amputation pain: peri-operative management – Review. Br J Pain. 2017;11(4):192–202. doi:10.1177/2049463717736492
Ce texte est fourni à des fins d'information uniquement et ne remplace pas la consultation d'un professionnel. En cas de doute, consultez votre spécialiste.








